Молочная железа при беременности
Содержание:
- Бережное отношение к груди
- Увеличение молочных желез при беременности
- Гистология гинекомастии
- pixabay.com  / DzeeShah Ощущения на 10-й неделе беременности
- Циклические и нециклические боли в груди
- Что делать при обнаружении выделений из груди
- Диагностика гинекомастии
- Боль в грудной железе при беременности
- Лечение зуда во влагалище при беременности
- Кровянистые выделения из груди – знак опасности
- При каких заболеваниях встречается этот симптом?
- Как упражняться?
- Можно ли беременным удалять папилломы?
- Выделения из молочных желез при беременности
- Что такое «криопротокол»?
- Рвота в первом триместре беременности
- Причины увеличения груди, не связанные с патологиями
- Что происходит во втором триместре: почему может болеть грудь?
- Самые первые признаки беременности2
- Что происходит с малышом на 10-й неделе беременности
- Заключение
Бережное отношение к груди
Иногда выделение из сосков молозива сопровождается легким зудом. Чтобы уменьшить его, нет нужды пользоваться какими-либо средствами и медицинскими препаратами. Достаточно будет просто уделять больше внимания гигиене груди.
Кстати, обмывать грудь прохладной водой или проводить «гидромассаж» с помощью контрастного душа является отличной профилактикой возможного появления трещин на сосках, а также подготовкой сосков и молочных желез к последующему кормлению ребенка. Причем по утверждению медиков, в сочетании с воздушными ваннами это наиболее приемлемый способ подготовки груди к периоду лактации. Что же касается использования жестких прокладок в бюстгальтер и тщательного растирания груди махровым полотенцем, такое интенсивное раздражение сосков во время беременности не рекомендуется.
Гидромассаж груди
Не стоит также просить мужа «сымитировать» процесс кормления младенца. «Обмануть» природу у вас все равно не получится, да и профилактикой мастита подобные «эротические забавы» не являются. Напротив, ваши необдуманные действия вполне могут привести к активному выделению гормона окситоцина, который влияет на сокращение мускульной системы матки. Следствием этого могут стать преждевременные роды или даже выкидыш.
Чтобы легче перенести все изменения, происходящие с молочными железами во время беременности, займитесь укреплением мышц груди и спины с помощью простых физических упражнений или плавания. Если вы осознанно планируете рождение ребенка, то начинать такие занятия лучше заранее.
Не стоит также пренебрегать советами специалистов относительно белья для беременных. В этот ответственный период носите бюстгальтеры из натуральных мягких тканей, без косточек, с широкими лямками. Причем размер бюстгальтера должен в точности соответствовать размеру груди и ни в коем случае не сдавливать её. Если вы вдруг обнаружили неестественные уплотнения в груди, непременно посетите врача-маммолога. Кстати, обязательная консультация маммолога потребуется и женщинам, для которых первая запланированная беременность наступает позже 30 лет.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Увеличение молочных желез при беременности
Увеличение молочных желез при беременности начинается с первых месяцев. Многие женщины в этот период ощущают незначительный зуд и покалывания в области груди. А вскоре ареолярная область начинает выступать над грудью и становится темнее, а к третьему месяцу вынашивания ребенка на груди появляются небольшие бугорки. Все эти симптомы свидетельствуют о том, что беременность проходит нормально, и поводов для беспокойств нет.
Во время беременности грудь может увеличиваться на несколько размеров, но после родов и периода лактации постепенно начинает принимать свой прежний размер. Но в этот период многие женщины сталкиваются с сильным зудом. Он возникает из-за того, что грудь увеличивается. Поэтому, чтобы на груди не появлялись растяжки, а зуд не тревожил, рекомендуется использовать специальные косметические средства, которые предотвратят их появление.
[], [], [], [], [], [], []
Гистология гинекомастии
Гинекомастия характеризуется гистологически доброкачественной пролиферацией (разрастанием) тканей грудной железы. Ранние стадии патологии гинекомастии отличаются протоковой эпителиальной гиперплазией (пролиферацией, удлинением протоков), разрастанием соединительной ткани, воспалительными процессами и отечностью. Эти проявления наблюдаются на протяжении около 6 месяцев после начала заболевания и обычно сопровождаются болевым синдромом и повышенной чувствительностью в участке грудных желез. На поздних этапах происходит формирование фиброзной ткани (стромальный фиброз), при этом эпителиальная пролиферация и воспалительные реакции практически отсутствуют. Поэтому боль и гиперчувствительность на этих стадиях патологии наблюдаются редко.
Гинекомастию нужно отличать от так называемой псевдогинекомастии (или ложной гинекомастии), при которой происходит увеличение молочных желез без железистой пролиферации из-за скопления избыточной жировой ткани. Псевдогинекомастия, как правило, встречается у пациентов, страдающих ожирением. Она нередко сочетается с истинной гинекомастией. Такое сочетание именуется смешанной гинекомастией.
pixabay.com  / DzeeShah Ощущения на 10-й неделе беременности
А вот токсикоз, если он беспокоил будущую маму с первых недель беременности, сдаваться не собирается. Утренняя тошнота, а также рвотные позывы в ответ на прием пищи в течение дня все так же могут давать о себе знать. Из-за этого женщина может ощущать:
- слабость;
- головокружение;
- легкое недомогание.
Эти ощущения, конечно, неприятны, и могут восприниматься женщиной как показатель общего ухудшения состояния здоровья, однако это не совсем так. На состоянии малыша легкий токсикоз никак не отражается и не создает угроз для здоровья женщины и течения беременности.
Для контроля токсикоза врач советует также исключить острую, соленую еду, временно ограничить молочные продукты, сырые овощи и сладкие фрукты. Снижают тошноту морсы с кислыми ягодами, например из клюквы и смородины, а также имбирный и мятный чай, добавление сока цитрусовых в щелочную минеральную воду. Улучшат состояние при токсикозе кислые фрукты — киви, зеленые яблоки.
Из-за развития плода на 10-й неделе беременности и связанного с ним увеличения матки возникает давление на мочевой пузырь. Женщину могут беспокоить частые позывы к мочеиспусканию, которые на этом сроке считаются нормальными. Также не должны вызывать беспокойства периодические тянущие боли в нижней части живота, которые проходят после кратковременного отдыха или смены положения тела.
pixabay.com  / alessandraamendess
Циклические и нециклические боли в груди
Существует две основные категории боли в груди: циклическая и нециклическая.
Циклическая боль в груди возникает регулярно и связана с гормональными изменениями, которые происходят на протяжении всего менструального цикла.
Уровень эстрогена повышается во второй половине менструального цикла. Это стимулирует ткани молочной железы, вызывая боль и отек. Уровень эстрогена также достигает максимума в середине первой половины менструального цикла, перед овуляцией. Это может вызвать циклическую боль в груди, которая усиливается после месячных.
Циклическая боль в груди является наиболее распространенным типом боли в груди у женщин в пременопаузе. Циклическая боль в груди обычно появляется примерно в одно и то же время каждый месяц и влияет на обе молочные железы.
Нециклическая боль в груди не связана с менструальным циклом. Боль может быть постоянной или прерывистой и обычно поражает только одну грудь.
Что делать при обнаружении выделений из груди
В этом случае нужно обратиться к врачу- маммологу, который проведет осмотр и назначит диагностические исследования:
- УЗИ молочных желёз, на котором видны образования, абсцессы и другие патологические очаги.
- УЗИ органов половой сферы, проводимое для исключения воспалительных процессов в матке и яичниках.
- Осмотр гинеколога со взятием анализов на инфекции и цитологию (предрак).
- Анализы крови и мочи на гормоны.
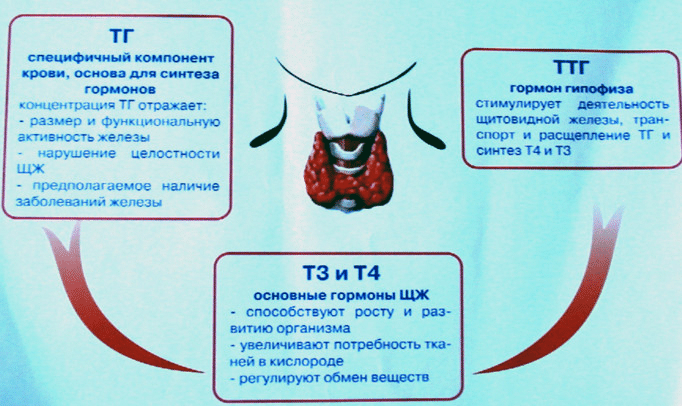
- УЗИ щитовидной железы и надпочечников, во время которого обнаруживаются опухоли и воспалительные процессы, влияющие на выработку гормонов.
- Цитологическое исследование соскоба, отделяемого из сосков, и гистологический анализ тканей, взятых с помощью проколов с подозрительных участков. Полученные образцы отправляют в лабораторию для диагностики опухолей. Исследование показывает не только наличие новообразования, но и его злокачественность.
- Кровь на онкомаркеры – вещества, образующиеся при злокачественных новообразованиях молочных желез – СА-50, СА 15-3, СА-549, ТРА, МРА.
Диагностика гинекомастии
С целью диагностирования патологии в первую очередь осуществляется физикальное обследование (осмотр и пальпация) грудных желез, а также абдоминальной области и яичек. В случаях, если причина патологии неизвестна, проводятся лабораторные исследования уровня гормонов (тестостерона, пролактина, фолликулостимулирующего гормона, лютеинизирующего гормона и пр.) Если все анализы в норме, пациенту может быть поставлен диагноз «идиопатическая гинекомастия» , т.е. заболевание вызвано неизвестными причинами.
Инструментальные методики диагностики включают проведение маммографии, УЗИ, иногда – биопсии. Дифференциальное диагностирование гинекомастии в основном проводится с раком грудных желез, однако злокачественные опухоли такого рода у мужчин встречаются довольно редко.
Боль в грудной железе при беременности
Боль в грудной железе при беременности возникает из-за гормональных изменений, которые происходят в женском организме. Боль в грудной железе относится к первым признакам беременности. Так, у некоторых женщин боли появляются еще до задержки менструации. Боль имеет ноющий характер и не значительно выражена.
Кроме боли в грудной железе при беременности, женщину ждет увеличение груди. Молочные железы готовятся к появлению малыша и вскармливанию, поэтому на груди может появиться венозная сетка, ощущение тяжести и выделения. Все эти симптомы считаются нормальными и не должны вызывать беспокойства у женщины. Но, если грудь сильно болит, затвердела или начала непропорционально увеличиваться, то это повод обратиться за медицинской помощью.
[], [], [], [], [], []
Лечение зуда во влагалище при беременности
Точную причину возникновения зуда при беременности в интимном месте сможет определить врач-гинеколог, поэтому ни в коем случае не стоит пренебрегать визитом к нему. Если ситуацию пустить на самотёк, это будет чревато серьезными осложнениями.
Для постановки диагноза необходимо осуществление осмотра на кресле (с зеркалами), а также проведение лабораторных исследований. Для их выполнения во время осмотра у пациентки берут образцы отделяемого влагалища и уретры.
Сложность проведения терапевтических мероприятий обусловлена ограничением на использование некоторых медикаментов в период гестации. Поэтому выбором подходящих средств должен заниматься исключительно акушер-гинеколог. Самостоятельно назначать себе препараты ни в коем случае нельзя, так как это может привести к серьезным последствиям – как для матери, так и для ребенка.
При лечении в первую очередь нужно устранить условно-патогенные и патогенные микроорганизмы, после чего нормализовать микрофлору и повысить местный иммунитет.
Для этих целей назначают антибиотики или противомикотики, пробиотики, витаминные комплексы. С разрешения врача можно также применять средства народной медицины: например, готовить травяные отвары для подмывания. Для этой цели используют как готовые фитосборы, так и отдельные растения: цветки ромашки, календулы, шалфея, листья крапивы и пр.
Лечение зуда при беременности
Кровянистые выделения из груди – знак опасности
Кровь, вытекающая из соска, может быть алой, тёмной, содержащей сгустки. Чаще всего такие нарушения вызываются следующими заболеваниями:
Внутрипротоковыми папилломами – опухолями, развивающимися внутри молочных протоков. Иногда их может быть много – такое состояние называется папилломатозом. Эти мелкие сосочковые разрастания легко травмируются и кровоточат.
Иногда выделяющаяся влага может становиться розовой, бледно-желтой и исчезать совсем. Однако это не значит, что папиллома пропала – просто она на какое-то время перестала кровоточить. Через некоторое время кровь появится снова. Болезнь опасна переходом в папиллярный рак.
Травмами, сопровождающимися появлением кровянистых скопление – гематом, служащих источником крови, вытекающей из соска. Больной, травмировавшей столь нежную область, требуется врачебное наблюдение, поскольку на месте повреждения часто возникают опухоли.
Раком молочной железы. Его причиной может стать переродившаяся внутрипротоковая папиллома или доброкачественная опухоль. Однако злокачественные опухоли часто возникают без каких-либо предшествующих патологических процессов.
Кровь появляется при распаде ракового очага или прорастании опухолью кровеносного сосуда. При болезни Педжета – одного из видов злокачественных образований – кровоточивость из соска сочетается с язвами в околососковой области.
При каких заболеваниях встречается этот симптом?
Причины выделений из сосков бывают разными:
- Фиброзно-кистозная мастопатия — состояние, при котором нарушается структура ткани молочной железы, в ней разрастается соединительная ткань и/или кисты. При этом возникает уплотнение в груди, боль и жжение, прозрачные, белые, желтоватые или зеленоватые выделения. Симптомы усиливаются во второй половине менструального цикла, особенно перед месячными.
- Галакторея — самопроизвольное истечение молока из женских молочных желез. Оно может быть вызвано гипотиреозом (снижением производства гормонов щитовидной железы), опухолями гипофиза (пролактиномами), приемом некоторых лекарственных средств (гормоны, контрацептивы, психотропные средства) и фитопрепаратов (фенхель, анис).
- Мастит — воспалительный процесс, при котором в молочной железе скапливается гной. При этом выделения также содержат примеси гноя. Чаще всего мастит развивается у кормящих мам на фоне лактостаза — застоя молока в груди. Симптомы воспаления обычно выражены ярко: грудь опухает, краснеет, беспокоят сильные боли.
- Дуктэктазия — патологическое расширение (эктазия) протоков молочной железы. Чаще всего это состояние развивается незадолго до менопаузы. В протоках, которые находятся рядом с соском, возникает воспаление, нарушается их проходимость. Если присоединяется инфекция, появляются выделения из сосков зеленого цвета.
- Внутрипротоковая папиллома — доброкачественное новообразование, которое представляет собой вырост внутри протока молочной железы. Иногда папилломы воспаляются, и это приводит к появлению густых, вязких выделений с примесью крови.
Как упражняться?
В этой области единомыслие между специалистами не достигнуто, что неудивительно. Они проводят исследования на малых выборках (в группе может быть менее 10 человек), а контроли не убедительны. Обычно контрольная группа не делает определенных упражнений, но что они вообще делают, неизвестно. Основная масса наблюдений касается женщин во время беременности и после родов. В разных исследованиях участвуют пациентки с разной степенью ДПМ и выполняют разные упражнения, что затрудняет анализ, а данные противоречивы.
Не все
считают физическую нагрузку полезной пациенткам с ДПМ.
что от упражнений ни пользы, ни вреда, и не видят связи между регулярными тренировками и ДПМ.
Согласно
сокращение абдоминальных мышц способствует сближению прямых мышц живота, особенно в области пупка. Поэтому укрепление абдоминальных мышц полезно. Вопрос в том, какие именно мышцы нужно укреплять: прямые или поперечные.
считают, что нагружать нужно поперечные мышцы. Не только беременным и родившим женщинам, но вообще всем людям с ДПМ
для укрепления кора и втягивание живота. Специалисты предполагают, что
увеличивает механическую нагрузку на белую линию, что стимулирует образование коллагена. В результате белая линия укрепляется и восстанавливает свои функции. Есть
о том, что нагрузка на поперечные мышцы в течение 12 недель приводит к сужению расстояния между прямыми мышцами живота, возможно, из-за ремоделирования соединительной ткани. Для укрепления поперечных мышц живота рекомендуют пилатес и специальные
упражнений для втягивания пупка и мышц живота.
которые назначали пациенткам 4-месячный курс упражнений, направленных на усиление мышц тазового дна и живота (сжатие мышц тазового дна в пяти позициях, втягивание пупка стоя на четвереньках и лежа ничком, полупланка, подъемы корпуса), результата не добились. Но и эти данные требуют проверки.
Приверженцы укрепления поперечных мышц
женщинам избегать скручиваний, чтобы не растянуть белую линию и не ослабить брюшную стенку. Однако у них есть оппоненты. Они
что нагрузка на поперечные мышцы
расстояние между прямыми мышцами живота по всей длине белой линии. Чтобы его уменьшить, нужно нагрузить прямые мышцы, то есть делать
В то же время скручивания считают фактором риска развития диастаза. Помимо скручиваний, пациенткам советуют
вызывающих выпячивание брюшной стенки и упражнений, затрагивающих косые мышцы живота, подъемов ног в положении лежа, подъемов корпуса, подъема тяжестей, а также сильного кашля, если живот ничем не поддержан.
Может быть, со временем ученые придут к согласию. Недавно
Квинслендского университета (Австралия) под руководством Пола Ходжеса просили 26 пациенток с ДПМ и 17 здоровых участниц выполнять скручивания и напрягать поперечные мышцы, а сами с помощью ультразвука измеряли расстояние между прямыми мышцами в двух точках выше пупка. Чтобы выполнить скручивание, испытуемые, лежа на спине, медленно и плавно поднимали голову и шею над верхним краем лопатки. При этом поперечные мышцы они не контролировали. На втором этапе участницы сокращали поперечные мышцы, не затрагивая косые — им подробно объясняли, как это делать.
Оказалось, что при скручивании прямые мышцы сокращаются и расстояние между ними уменьшается, но белая линия при этом собирается гармошкой (рис. 6). Напротив, при втягивании пупка, которое активирует поперечные мышцы, щель между прямыми мышцами расширяется. Зато при этом напрягается и практически не деформируется белая линия. Исследователи предположили, что, комбинируя оба упражнения, то есть, напрягая поперечные мышцы перед скручиванием, можно будет и прямые мышцы усилить, и белую линию от деформации уберечь, и восстановить брюшную стенку.
Клиницисты считают, что главное при ДПМ — соединить разошедшиеся прямые мышцы и улучшить внешний вид пациента. Скручивания позволяют сблизить мышцы, но деформированная белая линия, скорее всего, будет плохо выполнять свои функции (это предположение предстоит проверить). От такого результата немного пользы. И внешний вид, откровенно говоря, не очень — между валиками передних мышц заметна борозда. Если предварять скручивание напряжением поперечных мышц, талия получается не такая узкая, как после скручивания, зато гладенькая.
Реабилитация при ДПМ, по мнению австралийских ученых, не должна сосредотачиваться исключительно на сужении расстояния между мышцами, надо еще думать о функциях белой линии. Впрочем, результаты этого небольшого исследования предстоит проверить.
Так какие же упражнения помогут предотвратить и вылечить ДПМ? Науке это неизвестно. Но она старается выяснить.
Можно ли беременным удалять папилломы?
Осмотрев новообразование и проведя ряд диагностических мероприятий, специалист сделает вывод относительно целесообразности удаления дефекта непосредственно во время беременности. Если степень онкогенности папилломы минимальна, и она не доставляет существенного дискомфорта пациентке, абсолютное большинство врачей порекомендуют отложить деструкцию нароста на послеродовой период или и вовсе обратиться в клинику после завершения грудного вскармливания.
Отмечается также высокая вероятность самопроизвольного разрешения кожных наростов, после нормализации гормонального и иммунного статуса молодой мамы.
В некоторых случаях удаление новообразования может быть произведено непосредственно в период вынашивания ребенка. Чаще всего это связано со следующими проявлениями:
- Зуд, жжение и болезненность кожного нароста;
- Интенсивный рост папилломы;
- Неспецифические выделения из соска при локализации папилломы в грудной железе.
В таких ситуациях риск бесконтрольного роста эпидермальных структур в разы превышает вероятность развития осложнений при их удалении.
Особенно тщательно следует подойти к выбору методики устранения папилломы во время беременности, которая должна быть максимально безопасной, малотравматичной и эффективной. Чаще всего специалисты рекомендуют воспользоваться лазерной деструкцией папилломы, которая не представляет опасности для здоровья будущей мамы и ее малыша, так как действует строго избирательно на ткани эпидермального дефекта.
Единственным аспектом, который отличает алгоритм данной процедуры для беременной женщины, от стандарта – нежелательность использования анестезирующих составов. В связи с этим, пациента должна подготовиться к терпимому дискомфорту в процессе манипуляции. Лазерная коррекция бородавок и других кожных наростов занимает всего несколько минут, после чего наступает период окончательного заживления, который продолжается обычно не дольше двух недель.
Специалисты медицинского центра «НЕОМЕД» предоставят всю необходимую информацию относительно лечения папиллом во время беременности и при необходимости подберут оптимальный способ, избавляющий пациентку от проблемы. Многопрофильная клиника «НЕОМЕД» предлагает своим клиентам высочайший уровень медицинского сервиса, новейшее оборудование и доступные цены.
Выделения из молочных желез при беременности
Выделения из молочных желез при беременности являются нормой. Если выделения появились сразу после задержки менструации, то они являются первым ранним признаком беременности. На последних неделях вынашивания ребенка у женщин могут появиться выделения из груди желтого цвета. Такие выделения называют молозивом, и они считаются первым молоком матери. Молозиво очень жирное и сладкое – идеальная пища для младенца, который только появился на свет и еще не окреп.
Обратите внимание, что вышеупомянутые выделения нельзя сцеживать, так как стимуляция груди может стать причиной выкидыша из-за выброса окситоцина. Если выделения очень сильные и болезненные, то это повод обратиться за врачебной консультацией
Многие женщины не обращают внимания на сильное выделение молозива, но это неправильно, так как такие жирные выделения – это отличная среда для появления воспалительных процессов из-за размножения бактерий.
Если выделения сопровождаются болезненными ощущениями, тянущими болями, затвердением груди или ее неравномерным увеличением, то это сигнал организма о наличии заболеваний, которые требуют немедленного лечения.
[], [], [], [], []
Что такое «криопротокол»?
Криопротокол – отсроченный перенос эмбрионов, которые получены в результате ЭКО и заморожены для использования в одном из следующих циклов. Термины «криоперенос» и «криоцикл» из этой же области. Первоначально сфера применения таких протоколов ограничивалась случаями, когда пациенты замораживали свои эмбрионы в ходе ЭКО для наступления беременности в отдаленном будущем. Сейчас криопереносы часто проводят по медицинским показаниям.
Рекомендации перед криптопротоколом
Этот вид протокола возможен только после обычного ЭКО (за исключением переноса донорских эмбрионов). Если криопротокол назначается по медицинским показаниям, то предваряющая его программа завершается на этапе получения эмбрионов. Эмбрионы замораживаются методом витрификации – только он может обеспечить бережную заморозку и размораживание.
Подробнее про витрификацию читайте в разделе про наш криобанк.
Когда начинается криопротокол, эмбрионы размораживаются и переносятся будущей маме. Нужна ли какая-то подготовка к криопереносу? Обследование – такое же, как перед свежим циклом ЭКО. Если эмбрионы получены недавно, то большинство анализов обычно еще действительны, надо пересдать только просроченные. Кроме того, лечащий врач-репродуктолог может сделать индивидуальные назначения.
Подготовка к переносу эмбрионов
Что перед протоколом может сделать сама пациентка для увеличения шансов на успех? По-особенному готовится к процедуре криопереноса не нужно. Достаточно выполнить несколько простых правил:
- строго следовать предписаниям своего доктора;
- избегать больших нагрузок, но не отказываться от физической активности;
- остерегаться респираторных инфекций, переохлаждений, других неблагоприятных внешних факторов;
- за несколько дней до процедуры отказаться от половой жизни.
Рвота в первом триместре беременности
В первом триместре у беременной женщины может развиться токсикоз, одним из наиболее характерных симптомов которого является рвота. Рвота отмечается у 50-60% беременных. Как правило, рвоте предшествует тошнота.
Причины раннего токсикоза (токсикоза первого триместра) окончательно еще не установлены. Его можно считать патологической реакцией организма матери на развивающийся плод.
Выраженность рвоты при беременности может быть различной. Различают рвоту первой (легкой), второй (средней) и третьей (тяжелой) степени тяжести. Если состояние беременной в целом не нарушается, а рвота случается не более 5 раз в сутки, говорят о легкой степени рвоты. Провоцировать рвоту может прием или даже запах пищи. При рвоте до 10 и более раз в сутки (средняя и тяжелая степень рвоты) необходимо стационарное лечение. Рвота первой степени тяжести лечится амбулаторно.
Чтобы снизить вероятность приступов рвоты рекомендуется есть понемногу, но более часто, избегая больших перерывов между приемами пищи. Если рвота проявляется как реакция на какие-то раздражители (продукты, запахи), то желательно их избегать.
Причины увеличения груди, не связанные с патологиями
Помимо естественных процессов, набухание груди иногда связывают:
- Гормональная контрацепция – побочным эффектом может стать увеличение груди, сопровождающееся болезненностью, дискомфортом. Необходимо проконсультироваться с доктором, выбрать другой препарат.
- Депрессивное расстройство и стрессы.
- Употребление лекарственных средств. Наибольший риск несут антидепрессанты, которые могут разбалансировать гормональный фон. Организм увеличивает частоту формирования одних веществ и резко снижает уровень других.
- Травмы, любые механические повреждения груди – ткани набухают, появляются покраснения, боль. Необходимо обратиться к врачу.
- Чрезмерное употребление соленых продуктов накануне ежемесячных кровотечений. Организм накапливает жидкость, а соль усугубляет процесс, не позволяя лимфе свободно выводиться из организма.
Спровоцировать отекание груди может и узкий тесный бюстгальтер, облегающая одежда.
Что происходит во втором триместре: почему может болеть грудь?
Чаще всего грудные железы постепенно увеличиваются в течение всего периода беременности, но порой бывает так, что грудь начинает очень быстро расти в первые месяцы. Это индивидуальный процесс, и предсказать его сложно. И хотя средние цифры мы знаем – до беременности одна молочная железа в среднем весит около 200 г, а к моменту родов ее масса составляет уже почти 800 грамм, но это все очень индивидуально. Есть мамы, у которых в течение вынашивания грудь не особенно вырастает, и увеличивается только с приходом молока.
Когда начинает болеть грудь при беременности во втором триместре? Первые признаки дискомфорта можно заметить к концу первого триместра-началу второго, на 12-14 неделе. У большинства женщин к этому моменту грудные железы увеличиваются на полразмера, а у кого-то и больше.
При резком изменении размера груди могут образовываться растяжки на коже. Зуд, которым сопровождается их появление, помогает успокаивать увлажняющее средство для беременных, а вот предотвратить их появление крем не поможет. Но он способен сделать их менее яркими и заметными.
Чем больше срок, тем больше изменений: около 15-ой недели гестации в груди начинают активно работать особые клетки, которые недавно там образовались. Они отвечают за производство грудного молока, и к 22-ой неделе оно начинает выделяться. Но не стоит беспокоиться: во многих случаях это первичное молоко, прозрачное липкое молозиво, будет появляться в количестве нескольких капель или же не будет выделяться из соска вообще. Его усваивает организм, а гормоны беременности предотвращают избыточную секрецию и выделение.
К этому моменту большинству будущих мам уже требуется новый бюстгальтер, большего размера, с широкими лямками и хорошей поддержкой, из натуральных тканей.
Самые первые признаки беременности2
Отсутствие менструации
Длительность цикла у женщины в среднем 21-35 дней. Отслеживание изменений календарным методом самый популярный способ узнать о наступившей беременности. Благодаря менструации вы знаете, что не беременны. Ее отсутствие самый типичный и нередко самый первый признак беременности, который замечает женщина. Однако при нерегулярном цикле, при приеме контрацептивов
и перед менопаузой этот метод не является достоверным и надежным. Но изменения в организме начинаются раньше и их можно почувствовать еще до задержки.
После овуляции
и наступления беременности организм уже начинает перестраиваться и вас может насторожить целый ряд сигналов. Начальные признаки наступления беременности можно отследить не раньше, чем через восемь дней после внедрения плода в матку.
Увеличение базальной температуры до 37.3-37.5 °С
Базальную температуру нужно измерять утром в одно и то же время в прямой кишке после пробуждения, не вставая с кровати. Ее повышение обычно продолжается первые несколько недель после зачатия, до начала функционирования плаценты. Если беременность не наступила, температура снижается.
Чувствительность и увеличение груди, выпирающие вены на ней
Грудь становится болезненной, даже малейшее прикосновение может вызвать дискомфорт. Грудь наливается и увеличивается в размерах, даже если женщина на фоне плохого аппетита худеет. Появляется венозный рисунок, позднее могут потемнеть ореолы сосков.
Сонливость и утомляемость
Гормоны начинают перестраивать систему кровообращения, снижается давление, самочувствие может напоминать начало ОРВИ. В первом триместре снижается иммунитет и могут обостриться хронические заболевания, что и вызывает общий дискомфорт. Женщина быстро устает, и все время хочет спать, при этом сон не приносит чувство отдыха. В течение дня бывают головокружение, мешает невозможность ни на чем сосредоточиться. По ночам могут возникать судороги в ногах, что мешает полноценному сну.
Частое мочеиспускание
Может проявиться уже со 2 дня зачатия. Прилив крови к тазовым органам и усиленная работа почек провоцируют данное состояние. Если у женщины были проблемы с мочеполовой системой до беременности, например цистит, то они могут обостриться. Так как на ранних сроках беременности начинает снижаться иммунитет, чтобы не произошло отторжения плода.
Изменение вкусовых пристрастий
Может сопровождаться повышенным или пониженным аппетитом. Тягой к нелюбимым ранее продуктам и странным сочетаниям. Любимые продукты могут вызвать отторжение, а новые наоборот непреодолимую тягу. Главное это поддерживать сбалансированное питание, со всеми необходимыми витаминами и микроэлементами.
Тошнота и утреннее недомогание
Часто наблюдается вздутие, изжога, запоры или поносы. Обычно тошнота бывает в утреннее время или при мыслях об определенном продукте. Но бывают исключения, женщину тошнит все время, не зависимо от времени суток и принятия пищи. Прогестерон активно вырабатывающейся во время беременности замедляет работу ЖКТ и от этого возникают недомогания. Движение плода на более поздних сроках (начиная с 3 месяца) могут напоминать повышенную перистальтику, колики и их можно спутать с симптомами отравления. При возникновении запора может обостриться геморрой. Наблюдается повышенное слюноотделение.
Перепады настроения
Эмоциональная нестабильность и частая смена настроения, которые вызывают плаксивость и нервозность. Постарайтесь оградить себя от негативных переживаний, стремитесь к положительным эмоциям.
Обострение обоняния
Резкая смена обоняния, чувствительность к ранее любимым запахам.
Может казаться, что пища изменила запах и пахнет чем-то химическим. Возникает отвращение к любимым духам и привычным ароматам. Многие запахи вызывают тошноту, и даже симптомы аллергии. Данное состояние может сопровождаться головной болью.
Дискомфорт в пояснице и боли внизу живота
Приток крови к матке возрастает и возникает ощущение тяжести и распирания в животе. Может возникнуть чувство покалывания в матке. Быстро устает поясница.
Снижение либидо
Сексуальное влечение может меняться то в одну, то в другую сторону на протяжении всей беременности. Но в первом триместре оно идет на спад.
Набор веса
Увеличение живота и набор веса проявляются на более поздних сроках. А вот отечность из-за гормональной задержки жидкости можно заметить в первые недели.
Все эти признаки являются неспецифичными для беременности и могут указывать на ряд заболеваний. Поэтому обращение к врачу и сдача анализов поможет точно определить причину.
Что происходит с малышом на 10-й неделе беременности
Даже по сравнению с прошлой неделей в организме малыша заметны серьезные изменения. Его тельце все еще очень маленькое. Рост от макушки до копчика составляет всего 30–39 мм, а вес не превышает 5 граммов.
Но уже сейчас кроха выглядит как настоящий человечек. От его копчика уже отпал эмбриональный хвостик, к концу недели завершится формирование черт лица, появятся ушные раковины, а на головке и в области бровок начнут расти волосики.
Нервная система
Нервная система не просто развивается, она уже активно функционирует. В эти дни происходят трансформации головного мозга: мозжечок уже обособлен от продолговатого мозга, четко видны полушария коры мозга, формируются нервные узлы и сплетения.
Ежедневно в крошечном головном мозге ребенка образуются более 250 тысяч новых нервных клеток. Каждую секунду формируются сотни и тысячи нейронных связей. Центральная и периферическая нервные системы уже обособлены, однако четкой координации движений у крохи пока нет.
Тельце и органы
Головка малыша еще непропорционально велика по сравнению с туловищем. Непривычные для взрослых пропорции тела постепенно будут меняться. Пока маленькое тельце полностью покрыто прозрачной кожей, через которую просвечивает сосудистая сеть.
На 10-й неделе беременности ребенок переживает бурный рост костной системы, а ранее сформированные внутренние органы растут и увеличиваются в размерах. В этот период формируется диафрагма, благодаря чему органы уже не «выпирают» за границы туловища, а развиваются в пределах грудной клетки и брюшной полости.
pixabay.com  / sbtlneet
Заключение
Существует много потенциальных причин болезненности груди после окончания месячных. Распространенные причины включают травмы, инфекции и доброкачественные новообразования. В некоторых случаях состояние, которое вызывает боль, пройдет без лечения.
Реже боль в груди может быть симптомом рака молочной железы. Если женщина отмечает какие-либо симптомы рака молочной железы, она должна обратиться к врачу для постановки диагноза. Раннее выявление и лечение, как правило, улучшают результат.
Женщина должна обратиться за медицинской помощью при любом типе нециклической боли и при циклической боли в груди, которая серьезно влияет на повседневную жизнь. Врач будет искать причину боли и назначит соответствующее лечение.
Научная статья по теме: .