Кт слезоотводящих путей
Содержание:
- О патологии
- Как проходит процесс зондирования?
- Лечение вирусного конъюнктивита у детей
- Причины появления
- Хирургическое лечение
- Симптомы и их оценка
- Диагностика и лечение
- Что делать, если массаж не дает результатов
- Причины гиперкинеза у детей
- Признаки страбизма у новорожденного
- Основная польза массажа
- Профилактика
- Польза
- Как проходит обследование
- Причины плохой проходимости слезного канала у грудничков
- Вирусный конъюнктивит
- Основные правила выполнения массажа в домашних условиях
О патологии
Слезный мешочек накапливает выделяющиеся слезы. Они нужны не только для того, чтобы малыш мог производить на родителей более сильное впечатление при капризах, но и для естественной дезинфекции и защиты органов зрения. В норме избытки слез отходят по носослезному каналу, который соединяет слезный мешочек и полость носа. Именно поэтому карапузы шмыгают носиком во время плача.
Если этот канал бывает слишком узок, слезная жидкость не может беспрепятственно отходить и покидать слезный мешочек. Глазки такого ребенка выглядят слезящимися, нездоровыми. Тем временем в слезном мешке из-за отсутствия дренажной возможности начинают размножаться бактерии. За счет этого происходит воспаление, нагноение.
У новорожденных дакриоцистит отличается от заболевания, которое может развиться у детей более старшего возраста. Он больше физиологический, поскольку у грудничков непроходимость канала связана с его врожденной узостью. Нередко он проходит самостоятельно, но задача родителей – все-таки помочь крохе.
У детей, которые уже не считаются новорожденными по возрасту, а относятся к разряду грудничков (детский возраст до года), непроходимость носослезного канала может развиться во время гриппа, острой респираторной вирусной инфекции. Иногда такие неприятные симптомы являются последствием длительного насморка любого происхождения, а также наличия в носу.
Дети, которые падали и травмировали носик, тоже нередко страдают дакриоциститом, поскольку расположение перегородки у них может нарушиться. Запущенный дакриоцистит опасен развитием абсцесса или флегмоны, которые потребуют серьезного хирургического лечения.
Как проходит процесс зондирования?
Процедура у новорожденных имеет свои нюансы. Ребенка необходимо пеленать для максимально надежной иммобилизации. Обычно медсестра фиксирует головку, и врач проводит зондирование.
Сам процесс зондирования проходит 5-7 минут. При этой процедуре зонд размером от 0,70 до 1,10 мм в диаметре пропускают через нижнюю слезную точку, после чего она расширяется.
Врач вводит зонд, стараясь не травмировать слизистую оболочку слёзных путей. Зонд продвигается вдоль канальца, одновременно прилагая мягкую боковую стенку до тех пор, пока она не достигнет носовой кости.
Затем зонд поворачивается на 90 градусов и мягко вводится в канал и выдвигается в носовую часть таким образом, что повторяет его ход. Пробивается слизистая пробка, которая является причиной засорения.
Заканчивается манипуляция промыванием канала раствором. Промыванием мы подтверждаем проходимость слезно-носового протока.
Лечение вирусного конъюнктивита у детей
Вирусная патология развивается обычно на фоне ОРВИ или гриппа. причем сразу на обоих глазах. Вспышки вирусного конъюнктивита нередко перерастают в эпидемии. Для устранения симптомов этого заболевания у детей используют противовирусные препараты.
«Офтальмоферон»
Действующими веществами у них являются рекомбинантный интерферон 2-альфа и димедрол — таким образом, достигается противовирусное и антигистаминное действие одновременно. Для лечения детей до года применять «Офтальмоферон» целесообразно при появлении первых признаков заболевания.
«Полудан»
Препарат, усиливающий синтез интерферона, что заметно снижает проявления вирусного воспаления глаз у малышей. Основные вещества в составе этих капель — полиадениловая и полиуридиловая кислоты. Рекомендуемая доза для инстилляции — по 1-2 капли три-четыре раза в день. Уже на третьи сутки после начала использования «Полудана» заметны улучшения состояния, проходит раздражение, покраснение глаз, слезотечение.
«Актипол»
Противовирусные капли, продуцирующие выработку интерферона в организме, что помогает значительно усилить его собственную иммунную защиту. Использование этого лекарственного средства помогает устранить отек и покраснение конъюнктивы, снизить зуд и раздражение. «Актипол» также оказывает кератопротекторное воздействие, способствуя заживлению роговичных тканей. Так как средство применяется местно, то основное действующее вещество — аминобензойная кислота — хорошо всасывается, способствуя быстрому терапевтическому эффекту.
Причины появления
Главная причина, по которой развивается носослезная борозда, – возрастные изменения. Утратившие тонус кожные и мышечные структуры провисают, подкожная клетчатка истончается. В результате появляется глубокий залом, который со временем не могут скрыть даже плотные тональные средства и консилеры.
Однако возраст – не единственная причина образования морщин в этой области. Существует широкий перечень факторов, которые существенно ускоряют образование борозды:
- вредные привычки: частое употребление алкоголя, курение;
- неправильное питание, преобладание в рационе жирной, соленой, сладкой пищи;
- хронические стрессы, эмоциональные перепады;
- недостаток сна и отдыха;
- эндокринные заболевания;
- отсутствие контроля веса: ожирение, резкое похудение;
- недостаток влаги в организме и коже, обезвоживание;
- неправильный уход за кожей лица, злоупотребление декоративной косметикой низкого качества;
- генетическая предрасположенность к особому типу старения кожи.
У одних борозда может годами сохраняться в виде бледной линии, а у других за несколько месяцев переходить из слегка заметной в глубокую и выраженную складку. Поэтому о том, как убрать слезную борозду, необходимо задумываться сразу же после ее появления.
Хирургическое лечение
Хирургическое лечение показано в очень тяжелых случаях при образовании язв роговицы или угрозе ее перфорации.
К хирургическим методам лечения относятся:
1) фиксирование перфорации или десцеметоцеле цианоакрилатным клеем;
2) закрытие места возможной или явной перфорации роговичным или роговично-склеральным лоскутом, например, из тканей амниона или широкой фасции бедра;
3) боковая тарзоррафия (показана пациентам с вторичным ССГ после кератита в результате поражения лицевого или тройничного нерва);
4) покрытие слезной точки конъюнктивальным лоскутом;
5) хирургическая окклюзия слезоотводящей системы;
6) транспозиция протока слюнной железы;
7) крио- или термокоагуляция слезной точки.
Одним из новых методов хирургического лечения синдрома сухого глаза, возникшего на фоне дисфункции мейбомиевых желез, является зондирование мейбомиевых желез.
Симптомы и их оценка
Часто глазные проявления и выраженность симптомов не коррелируют между собой, но их комплексная оценка важна в диагностике и определении тактики лечения синдрома сухого глаза. В зависимости от тяжести синдрома пациенты могут жаловаться на:
• ощущение инородного тела;
• сухость в глазу или, напротив, слезотечение;
• покраснение и раздражение глаза;
• слизистое отделяемое (обычно в виде нитей);
• жжение;
• фотофобию;
• колебания остроты зрения в течение дня или затуманивание зрения;
• болевые ощущения при закапывании индифферентных глазных капель (например, физраствора).
Эти симптомы часто усиливаются при нахождении в помещениях с сухим теплым или горячим, задымленным воздухом, после длительного чтения или работы за компьютером. Как правило, их обострение отмечается к вечеру, после долгой зрительной работы или воздействия неблагоприятных условий среды. Пациенты с дисфункцией мейбомиевых желез могут жаловаться на покраснение век и конъюнктивы, но при этом выраженность симптомов усиливается по утрам. У пожилых людей частота развития ССГ возрастает и может быть тесно связана также с посттравматическим стрессом и депрессией. Парадоксально, но пациенты с синдромом сухого глаза, особенно легкой формы, часто жалуются на слезотечение. Это объясняется рефлекторным повышением слезопродукции в ответ на сухость роговицы.
Диагностика и лечение
У части детей к 14-му дню жизни желатинозная пробка самостоятельно рассасывается, воспаление стихает, и заболевание заканчивается без всяких последствий. Но в некоторых случаях этого не происходит, и тогда требуется помощь детского офтальмолога.
Лечение дакриоцистита новорожденных состоит из двух этапов.
Первый этап заключается в массаже слезного мешочка. Слезный мешочек находится у внутреннего края глазной щели. Взрослый человек может прощупать его у себя через кожу. Массаж проводит мама, после каждого дневного кормления движениями с усилием вверх и вниз — по 6-10 движений. Если при массаже количество гнойного отделяемого в глазной щели увеличивается (выходит из слезного мешка) — массаж проводится правильно. Массаж тем более эффективен, чем младше ребенок. Не имеет смысл делать массаж еле касаясь, нужно его делать с разумным усилием.
Массаж — самая важная процедура на первом этапе лечения дакриоцистита новорожденных, так как он воздействует на причину и направлен на улучшение проходимости слезных путей. Однако и со скопившимся гноем мириться нельзя. Необходимо промывать глазное яблоко, с тем чтобы удалить частицы гноя. Лучше всего это делать раствором фурацилина (одна таблетка на стакан кипятка). Протирают глазную щель стерильным ватным тампоном от виска к носу. Лучше использовать ватные тампоны, а не марлевые, так как марлевые оставляют ворсинки. После того как гной эвакуирован необходимо закапать раствор антибиотика. Как правило, это левомицитин 0.25% .
Обычно назначения врача выглядят примерно так:
Что делать, если массаж не дает результатов
Вы активно проводили массаж ребенку в течении 2–3 недель, выполняли регулярные закапывания глаз назначенным средством, но выздоровление не пришло, слезные каналы не приобрели проходимость.
Тогда стоит попробовать разорвать мембрану раствором антисептика. Для этого используются такие препараты, как Трипсин, Лидаза, являющиеся протеолитическими ферментами и под их воздействием ткань мембраны может раствориться. Вводят их под давлением.
Если этот метод не поможет, глазик продолжает гноиться, то придется обратиться к механическому разрыву мембраны. Данный метод называется зондированием. Эту процедуру проводят с местным обезболиванием.
Как правило, после проведения одного такого сеанса, заболевание купируется. Но придется в течении 3 месяцев применять терапию медикаментозного лечения и промывания. Лучше проводить процедуру зондирования, когда ваш ребенок достиг возраста 4 месяцев. Но иногда врач решает выполнить ее и раньше.
Бывают случаи, когда даже несколько повторных проведений зондирования не приводит к излечению от данного недуга. Тогда уже в более старшем возрасте – в 2-3 года применяют введение специальных распорок в слезные пути и дакриоцисториностомию. Формируется соустьице, связывающее полость носа со слезным мешком.
Причины гиперкинеза у детей
Ключевые причины гиперкинеза у детей аналогичны этиологии гиперкинезов у взрослых. Данная патология является следствием:
- нарушения функций мотонейронных центров экстрапирамидной двигательной системы, расположенных в ретикулярной формации ствола головного мозга;
- поражения глубинных нейронных ядер (базальных ганглиев) подкорки головного мозга и нарушений их координации со спинным мозгом;
- поражений белого вещества мозга;
- мозжечковой или спиномозжечковой атрофии;
- расстройства латеральной двигательной системы ствола мозга, передающей импульсы от мотонейронов к мышечным нервным рецепторам;
- дисбаланса синтеза ответственных за коммуникации между нервными клетками ЦНС нейротрансмиттеров: ацетилхолина, гамма-аминомасляной кислоты (ГАМК), дофамина, серотонина, норадреналина и др.
- повреждения миелиновой оболочки нервных волокон, приводящие к нарушению нейросинаптической передачи.
Эти процессы могут возникать из-за поражений сосудистой системы головного мозга или компрессионного воздействия на его отдельные структуры при родовых травмах, церебральной гипоксии или гемолитической желтухе новорожденных; внутриутробных патологий мозга (ДЦП, адренолейкодистрофии); воспалений при энцефалите или менингите; системных аутоиммунных патологий (ревматизма, системной красной волчанки, тромботической васкулопатии); черепно-мозговых травм; интоксикации, а также развития опухолей головного мозга.
Среди неизлечимых генетических мутаций, вызывающих гиперкинезы у детей, неврологи обращают внимание на проявляющийся в возрасте 4-10 лет синдром Шильдера-Аддисона детскую церебральную адренолейкодистрофию. Механизм развития этого заболевания связан с нарушением функций клеточных органелл пероксисом, которые перестают окислять токсичные для белого вещества мозга жирные кислоты с длинной цепью (VLCFA), а также прекращают синтезировать плазмоген основной фосфолипид миелина
И это вызывает глубокие нарушения нервных клеток не только головного, но и спинного мозга.
Признаки страбизма у новорожденного
В первые 6 месяцев жизни ребенка его осматривает врач каждые 2 месяца. Родители должны периодически показывать малыша специалисту, даже если нет никаких жалоб на его здоровье. Что касается косоглазия, то заметить его симптомы можно при внешнем осмотре
Следует обратить внимание на следующие признаки:
- ребенок не может задержать взгляд на одном предмете;
- отсутствует синхронность в движении глазными яблоками;
- одно из них уходит в сторону или закрывается, если на него падает яркий свет;
- младенец наклоняет голову, когда пытается рассмотреть что-то;
- если посветить лампой или фонариком малышу в глаза, то отражения в них будут отличаться.
Многие родители начинают паниковать при обнаружении одного или нескольких из этих признаков. Однако до 6 месяцев данное состояние может быть не патологическим, а функциональным. Более того, даже при наличии болезни не стоит отчаиваться. Лечится сегодня косоглазие достаточно быстро современными и очень эффективными методами, доступными каждому. Главное, начать лечение как можно раньше.

Основная польза массажа
Поскольку воспаление слезного мешочка диагностируется преимущественно у новорожденных, стоит задуматься не о медикаментозной терапии, а о проведение щадящих процедур.
Если «травить» грудничка антибиотиками и антисептиками нет желания, то можно научиться делать ему массаж. Так, в чем его польза:
А вот как делается массаж при непроходимости слезного канала у новорожденных, и как это делать правильно, указано здесь.
На видео – массаж при дакриоцистите новорожденных:
Массаж не причинит ребенку боли, он вызовет легкий дискомфорт. Проводить процедуры придется несколько раз в день.
А вот как делается массаж век при блефарите, и какие условия для правильной процедуры необходимо соблюсти. поможет понять данное видео.
Первые признаки заболевания мама может заметить, находясь с малышом в родильном доме. В таком случае правильно ухаживать за младенцем и делать массаж научит детская медицинская сестра. Если болезнь была диагностирована позже, то можно самостоятельно научиться делать массаж ребенку.
Принципы проведения процедуры
Пока болезнь не привела к осложнениям, стоит изучить все тонкости проведения массажа слезного мешочка:
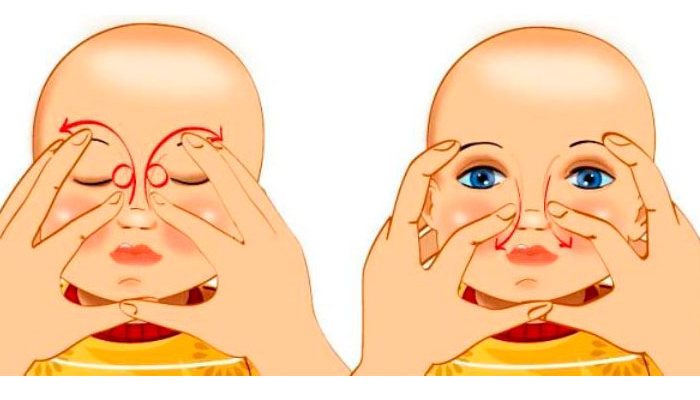
Ребенка необходимо уложить на пеленальный столик или специально подготовленную поверхность. Так, чтобы голова малыша находилась на ровной, гладкой поверхности прямо перед лицом мамы.
После в глазик грудничка закапывают специальный препарат, это может быть физиологический раствор или любой другой медикамент, выписанный окулистом.
Веко ребенка закрывают и проводят по нему от заднего угла к переносице. Это поможет увлажнить слизистую, убрать загрязнения.
Затем стоит перейти непосредственно к массажу слезного мешочка, он находится чуть ниже глазного яблока, возле переносицы.
Во время процедуры из мешочка начнет выделяться гной, его стоит убрать с помощью ватного тампона или стерильной салфетки.
Процедура длится несколько минут, при этом грудничок может плакать, в этом нет ничего страшного
Повышенное слезоотделение удалит из мешочка остатки гноя.
Когда выделения прекратятся, стоит еще несколько раз промыть глазик ребенка физиологическим раствором или Фурацилином.
Важно не касаться слизистой оболочки, не оказывать дополнительного давления во время проведения массажа. Массаж начинают делать после того, как весь гной будет удален из глаза ребенка
Около 6-10 раз с небольшим нажатием касаются слезного мешочка
Массаж начинают делать после того, как весь гной будет удален из глаза ребенка. Около 6-10 раз с небольшим нажатием касаются слезного мешочка
Двигаясь от внутреннего угла глаза к переносице.
Выделения убирают с помощью смоченного в растворе Фурацилина ватного тампона. Препарат поможет снизить воспаление и избавиться от заболевания быстрее.
Также стоит обратить своё внимание на то. как происходит массаж глазных яблок при деструкции стекловидного тела. На видео – как проводится процедура:
На видео – как проводится процедура:
Легкие, круговые движения пальца, помогут быстрее разорвать пленку. Понять, что это произошло, поможет оценка симптоматики:
- при надавливании на слезный мешочек прекратился выделять гной;
- слезки текут из обоих глаз;
- ребенка больше ничего не беспокоит.
Можно обратиться к окулисту, он поможет разобраться в ситуации и точно определить разорвались ли пленка.
Профилактика
Специфической профилактики развития дакриоцистита новорожденного не существует. У детей с заблокированными слезными протоками дакриоцистит можно предотвратить регулярным массажем области глаза, который может помочь открыть закупоренные слезные протоки.
У большинства детей они открываются к 1 году, что предотвращает чрезмерный разрыв, а также инфекцию.
Профилактика дакриоцистита заключается в регулярных осмотрах у офтальмолога и отоларинголога. Следует тщательней следить за ребенком, не допускать травм глаза и лицевого скелета
Не менее важной профилактической мерой является лечение заболеваний ЛОР-органов
Своевременное и правильное лечение способствует благоприятному исходу. При несвоевременном обращении возможно осложнение флегмоной, тромбофлебитом орбитальных вен, тромбозом кавернозного синуса и воспалением мозговых оболочек.
Польза
Все лечебные мероприятия при дакриоцистите, в том числе и массаж, имеют своей целью избавление от следующих неприятных последствий болезни:
- Восстановление функции носослезного канала, который закупорен.
- Снятие воспаления в районе слезного мешка.
- Санация выведения слезы.
Проводя стимуляцию при помощи массажа слезного мешка, можно добиться скорейшего прорыва слезной пробки и тем самым нормализовать кислородный обмен.
При локальном воздействии на кожу вокруг глаз можно добиться следующих результатов:
- Ускорение кровообращения.
- Регулирование водно-электролитного баланса.
- Снятие отека.
- Регулирование оттока лимфы.
Известно, что рядом с глазом проходят нервные окончания. Воздействуя на них, можно добиться успокоительного и обезболивающего эффекта.
Но это при условии правильного его выполнения и последующего промывания слезного канала антисептическими растворами или отварами на основе лекарственных трав. Также по назначению врача используются специальные глазные капли.
Массаж при дакриоцистите часто позволяет обойтись без применения антибиотиков, а значит на маленького ребенка не будут оказаны воздействия лекарств, которые влияют на ЖКТ, вызывают аллергию или другие побочные реакции.
Как показывает врачебная практика, 25 % новорожденных излечиваются от дакриоцистита только при выполнении массажа в области глаз.
Как проходит обследование
Подготовка. Исследованию предшествует:
- офтальмологическое и дакриологическое обследование – врачебный осмотр, пальпация слёзного мешка, специальные офтальмологические пробы (канальцевая и носовая цветные пробы),
- осмотр ЛОР-врачом с передней риноскопией и эндоскопией полости носа,
- промывание слезоотводящих путей накануне проведения КТ и после его окончания (промывка от контраста).
Процедура. Мультиспиральная компьютерная томография слезоотводящих путей в клиническом госпитале на Яузе выполняется на томографе экспертного класса Philips Ingenuity Elite с использованием контрастного йодсодержащего вещества.
Исследование проводится в положении лёжа на спине.
По ходу сканирования в слёзные каналы осуществляется введение контрастного вещества с помощью металлического мандрена через слёзные точки. Контраст подаётся из шприца, давление которого регулирует офтальмолог.
По окончании КТ слезоотводящие пути промываются от контраста физиологическим раствором.
Длительность исследования — не более 15 минут.
Причины плохой проходимости слезного канала у грудничков
В обычных условиях во время моргания глазное яблоко смачивается слезной жидкостью. Это явление не допускает высыхания глазного яблока, сохраняет нормального зрения. Слеза же собирается в слезном мешочке. По носослезным путям она выходит из организма наружу.
При непроходимости этого канала отток слезной жидкости затруднен или вовсе не происходит. Возникает заболевание – дакриоцистит (воспалительное заболевание слезного мешочка). Родители могут не подозревать о наличии такой особенности строения органа зрения у малыша и даже давать ему самостоятельно антибиотики. Этого делать нельзя, потому что закупорка слезного канала – генетически обусловленная болезнь.
Непроходимость слезного канала развивается от того, что во внутриутробном периоде он прикрыт мембраной. Из-за нее околоплодные воды не поступают в канал. К моменту рождения мембрана рассасывается при первом вдохе. Так обеспечивается физиологический отток слезной жидкости. Но у некоторых грудничков мембрана остается, провоцируя непроходимость слезного канала – дакриоцистит.
 Это заболевание развивается также при непроходимости слезного канала из-за его истинного заращения. Нередко отток слезы становится невозможным из-за проникновения в него инфекции.
Это заболевание развивается также при непроходимости слезного канала из-за его истинного заращения. Нередко отток слезы становится невозможным из-за проникновения в него инфекции.
Вирусный конъюнктивит
Может сопровождать обычную простуду и другие системные вирусные инфекции: корь, ветрянку, краснуху, свинку.
Если вирусные конъюнктивиты развиваются как самостоятельные заболевания, возбудителем обычно служат аденовирусы различных серотипов, реже – энтеровирусы. Встречаются такие формы: фолликулярная, геморрагическая, пленчатая.
Развитие болезни и симптоматика
Чаще всего недуг развивается после контакта с человеком больным конъюнктивитом, а иногда присоединяется после перенесенных инфекций верхних дыхательных путей.
Инкубационный период длится от 5 до 12 дней. Затем начинается характерное покраснение конъюнктивы, водянистые выделения из глаза, ощущение раздражения в глазах. Возникая в одном глазу, инфекция часто распространяется и на второй.
В тяжелых случаях у больных наблюдается светобоязнь, хемоз.
Справка! Хемоз – отек конъюнктивы глазного яблока.
Воспаляется роговица. Нечеткость окружающих предметов, ореолы и вспышки вокруг них свидетельствуют в пользу ее помутнения. При помутнении роговицы врач может наблюдать его очаги еще в течении двух лет после выздоровления пациента.
При фолликулярной форме на конъюнктиве нижнего века появляются небольшие и средние фолликулы.
Геморрагический вид характерен множественными разрывами сосудов (геморрагий) конъюнктивы.
При пленчатой форме формируются пленчатые мембраны и точечные инфильтратов роговицы, развивается синдром «сухого глаза».
Диагностика
Специфических симптомов, которые безошибочно бы указывали на вирусную природу болезни нет. Обычно диагностируется по клиническим проявлениям. В редких случаях показан мазок из глаза на посев вирусных культур. Возможно проведение иммунологических анализов крови на инфекции: ИФА (иммуноферментный анализ), ПЦР (полимеразная цепная реакция). Их назначают при тяжелом течении воспалительного процесса и для исключения других серьезных заболеваний.
Вирусная форма отличается водянистыми выделениями – гнойные говорят в пользу бактериальной инфекции. Вторичная бактериальная инфекция присоединяется к вирусной в единичных случаях. Для ее диагностики выполняется бактериальный посев отделяемого из глаза.
Терапия
Аденовирусный конъюнктивит при неосложненной форме склонен проходить сам. Длится он при средней тяжести около 1 недели, и в более тяжелых случаях до 3 недель.
Лечение легкой формы заболевания симптоматическое. Глаза очищают от выделений. Показано наложение холодных компрессов на глаза.
В более тяжелых случаях практикуется применение противовирусных, иммуномодулирующих и противовоспалительных препаратов:
- Интерфероны местно. Офтальмоферон, Интерферон лейкоцитарный.
- Противовоспалительные (НПВС).
- Противоаллергические.
- Слезозаместительные (Капли искусственной слезы и др).
Если развилась светобоязнь офтальмолог назначает глюкокортикостероидные мази или глазные капли. Их самостоятельное применение запрещено, так как врач сначала должен исключить герпесный кератит – гормональные препараты могут его усугубить.
В случае угрозы развития бактериальной инфекции возможно применение антибиотиков.
Герпетический конъюнктивит
Возбудителем является вирус простого герпеса Herpes Simplex, гораздо реже – Herpes Zoster.
Проявляется односторонне. Течение подострое, возможны рецидивы.
Характерные признаки данного конъюнктивита – герпетические везикулы (высыпания) на конъюнктиве и веках, выраженная гиперемия белка глаз, чувство рези и жжения в глазах. Но сыпь на конъюнктиве очень быстро проходит, так что к моменту обращения к врачу ее может не быть. Сохранение везикул на веках возможно до 3-х дней, что может помочь в постановке диагноза при своевременном обращении за медицинской помощью. Других характерных признаков воспаления оболочки глаза, вызванной простым герпесом, нет. Если возбудитель – Herpes Zoster, наблюдается характерное поражение кожи лица.
Лечение
Терапия иммунокорректирующая, противовоспалительная и противовирусная:
- Препараты интерферона местно.
- Мазь Ацикловир и производные. В тяжелых случаях препарат назначают также внутрь.
- Противовоспалительные. В начале лечения НПВС. На втором этапе – кортикостероиды.
- Профилактически для предупреждения развития бактериальной инфекции назначают местные антибиотики с высокой проникающей способностью.
- Слезозаместители. «Искусственная слеза» и др.
При адекватной терапии болезнь входит в ремиссию за 2–3 недели.
Основные правила выполнения массажа в домашних условиях
Лечебный массаж для малышей с нарушениями здоровья или отклонениями в развитии должен проводить квалифицированный специалист. Однако, если ребенок здоров, а курс процедур носит чисто профилактический характер, с ролью домашнего массажиста легко может справиться и мама. Ласковые поглаживания теплых материнских ладоней успокоят кроху, подарят ему безмятежное настроение и, безусловно, придутся на пользу детскому здоровью.
Сделать домашний массаж наиболее эффективным и комфортным для крохи маме поможет соблюдение следующих рекомендаций:
- Прежде чем приступать к осуществлению процедур, стоит проконсультироваться у педиатра относительно того, какие техники массажа полезны и безопасны для детского здоровья.
- Для сеансов лучше всего выбирать утренние или дневные часы, когда малыш бодр и пребывает в хорошем расположении духа.
- Комната, в которой планируется осуществлять процедуру, должна быть теплой (приблизительно 20 °C) и без сквозняков.
- Твердую поверхность, выполняющую роль массажного стола, следует покрыть чем-то мягким. Например, можно постелить на пеленальный столик плотный плед, сложенный в несколько слоев, и поверх него разложить пеленку.
- Делать массаж ребенку нужно чистыми, теплыми руками. Если кожа малыша сухая, можно капнуть на ладони немного детского масла.
Важно помнить, что положительный эффект от процедуры зависит от психологического настроя ребенка не менее, чем от мастерства массажиста. Если малыш плачет и капризничает, лучше перенести сеанс на другое время
В свою очередь, плохое настроение мамы незамедлительно передается грудному ребенку, Поэтому собственное расположение духа также стоит принимать во внимание. При соблюдении этих условий, домашние процедуры массажа доставят и маме, и малышу исключительно приятные и позитивные впечатления!