Первый скрининг при беременности
Содержание:
- Кому нужен скрининг
- Нормальные показатели обследований
- Первый скрининг
- Расшифровка результатов диагностики
- Как проводится и что показывает УЗИ
- Кому назначают?
- Расшифровка данных скрининга
- Этапы перинатального скрининга
- Скрининг при беременности: УЗИ на ранних сроках
- Цены
- МоМ коэффициент
- Патологии, которые обнаруживает УЗИ
- Биохимический скрининг (двойной и тройной тест)
- Второй скрининг
- Показания и противопоказания к скринингу
- Что может повлиять на результаты скрининга
- Расшифровка результатов исследования
- Анализ на ХГЧ β – единица при перинатальной диагностике
Кому нужен скрининг
Некоторые женщины считают, что при хорошем самочувствии необязательно проходить скрининг при беременности, тем более что далеко не все беременные становятся на учет к гинекологу в I триместре. Таким образом, женщины особенно из группы риска могут родить малыша с физическими или/и психическими отклонениями в развитии. Ведь если не выявить хромосомную мутацию в раннем периоде гестации, то заболевание само по себе никуда не денется, а эмбриогенез далее пойдет по неправильному пути и наступит момент, когда исправить что-либо не представится возможным.
Поэтому вне зависимости от самочувствия беременной, ее возраста, рождения ранее здоровых детей, наличия отличных условий проживания и питания скрининг при беременности рекомендуется проходить на всех этапах гестации. Даже при хорошем здоровье женщины и неотягощенной наследственности отклонения в эмбриогенезе все равно могут происходить. Несмотря на это беременная может отказаться от обследования, насильно проходить диагностику ее никто заставит.
Особое внимание скринингу при беременности нужно уделить женщинам, относящимся к группе риска:
- будущие матери 35-летнего возраста и старше даже если они уже рожали здоровых детей. После данного возрастного периода организм начинает стареть, запускаются процессы при которых вероятность возникновения хромосомных аномалий у плода увеличивается;
- наличие в анамнезе либо выявление признаков замершей или внематочной беременности, невынашивание, риск самопроизвольного выкидыша, преждевременные роды;
- ОРВИ или другая инфекция вначале гестационного периода;
- хронический инфекционный процесс, вялотекущие инфекционные заболевания;
- мертворожденные дети в семье либо дети с хромосомными аномалиями;
- близкие кровные родственники будущих родителей, у которых диагностировано генетическое нарушение;
- прием различных лекарственных средств, вакцинация, анестезия при хирургическом вмешательстве непосредственно до зачатия и в начале гестации;
- зачатие в результате инцеста или насильственных действий;
- табакокурение, злоупотребление спиртными напитками, употребление наркотических средств;
- резус-конфликт.
Скрининг при беременности не представляет никакой опасности для будущей мамы и ребенка поэтому исследований от обследования неразумно.
Нормальные показатели обследований
На первом пренатальном скрининге определяют ряд характеристик и особое внимание уделяют их соответствию общепринятым стандартным нормам:
- С помощью ультразвукового обследования оценивают толщину воротникового пространства (ТВП).
- Размер носовой кости. Этот показатель, также как величина ТВП, позволяет сделать своевременную диагностику синдрома Дауна. До 11 недели еще нельзя оценить эту анатомическую характеристику, а на 13 неделе длина носовой кости должна быть не меньше 3 мм.
- Характеристикой, зависящей от степени развития плода, является частота сокращений сердца (ЧСС). Зависимость ЧСС от недели беременности приведена в таблице ниже.
- Так же на УЗИ определяют величину копчико-теменного размера (КТР) и проводят вычисление величины бипариетального размера (БПР) головы ребенка.
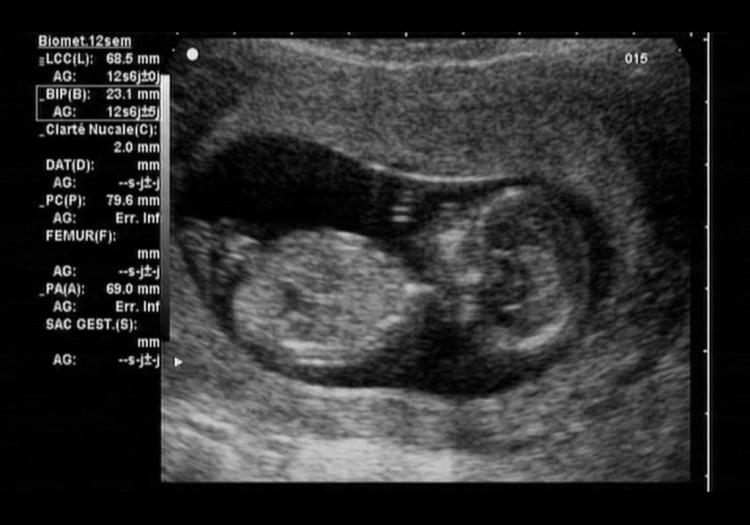
Нормативные значения описанных выше показателей представлены в сводной таблице:
| Неделя беременности | ТВП, мм | КТР, мм | ЧСС, удары в минуту | БПР, мм |
|---|---|---|---|---|
| 10 | 1,5 — 2,2 | 31 – 41 | 161 – 179 | 14 |
| 11 | 1,6 — 2,4 | 42 – 49 | 153 – 177 | 17 |
| 12 | 1,6 — 2,5 | 52 – 62 | 150 – 174 | 20 |
| 13 | 1,7 — 2,7 | 63 – 74 | 147 – 171 | 26 |
Скрининг первого триместра беременности включает обязательное биохимическое определение величины гормона ХГЧ. Нормальные значения этого показателя в женском организме соответствуют таким значениям:
| Неделя беременности | ХГЧ, нг/мл |
|---|---|
| 10 | 25,8 – 181,6 |
| 11 | 17,4 – 130,0 |
| 12 | 13,4 – 128,5 |
| 13 | 14,2 – 114,8 |
Помимо перечисленных показателей на первом пренатальном скрининге, основываясь на данных УЗИ, обязательно проводят оценку степени развития систем и органов будущего ребенка. Используя лабораторные методики исследования крови, определяют содержание глюкозы и протеина А.
Первый скрининг
Это ключевое исследование раннего срока, позволяющее выявить хромосомные и генетические патологии, включая синдром Дауна. О нем свидетельствует ТВП, превышающая норму в 2-2,5 см. Дополняет ультразвуковой скрининг исследование крови на гормоны — b-ХГЧ, РАРР-А и прочие. При анализе результатов обязательно учитывается, какой образ жизни вела и ведет беременная, входит ли она в группу риска, не принимала ли противопоказанных лекарств и т.д.
Подготовка и обследование
Гинеколог женской консультации, направляя на скрининг, дает рекомендации по подготовке. Кровь сдается натощак, из вены, в той лаборатории (клинике), которую советует врач, где выполняют соответствующие профильные исследования. Диагностика на ранних неделях направлена на выявление синдромов Эдвардса и Дауна, дефектов в формировании головного, спинного мозга. Однако, одно лишь исследование крови не дает оснований для постановки диагноза — только рекомендации к дополнительным исследованиям.
В тот же день крайне желательно сделать и УЗИ, чтобы результаты были точными и комплексными. Накануне ультразвукового исследования стоит воздержаться от проникающих половых контактов, а утром, в день процедур рекомендуют взвеситься. После сдачи крови беременную обследует врач-сонолог — специалист по генетической диагностике. Он:
- определяет размер плода и сопоставляет его с нормами;
- выявляет многоплодную беременность;
- определяет, насколько правильно развиваются внутренние органы и какое расположение у конечностей плода;
- исследует структуру плаценты;
- изучает носовую кость плода (на этом сроке она хорошо просматривается в 98% случаев).
Нормы и результаты
По результатам обследования врач определяет, насколько велика вероятность аномалий развития, отталкиваясь от нормы. Например, если характеристики плода ниже ее, есть риск синдрома Эдвардса, выше — синдрома Дауна. При слишком низком уровне плазматического протеина А (РАРР-А) велика вероятность развития заболеваний. Если же показатель выше нормативного, но в остальном никаких отклонений нет, чаще всего беспокоиться не о чем. В любом случае окончательные выводы делает врач, основываясь на коэффициенте МоМ.
Если при диагностике на раннем сроке были выявлены отклонения и аномалии, беременную направляют на дополнительные исследования — БВХ, амиоцентоз. Стоит и перепроверить результаты, сделав скрининг в другой, современной и качественно оснащенной клинике.
Расшифровка результатов диагностики
Полученные данные изучает врач (гинеколог, акушер), направивший на скрининг, и он же их должен расшифровывать – самостоятельно беременная этого не сделает. Для постановки диагноза по биохимическому анализу нужно узнать коэффициент МоМ, поделив результат (уровень гормона) на расчетную медиану, соответствующую конкретному сроку беременности с учетом:
- возраста беременной;
- массы тела;
- хронических заболеваний;
- вредных привычек;
- количества плодов;
- способа наступления беременности (ЭКО или естественное зачатие).
При одноплодной беременности нормативные значения лежат в границах 0,5-2,5 единиц, при многоплодной – доходят до 3,5. Результаты УЗИ скрининга может прочитать и будущая мать, но их расшифровку тоже лучше доверить врачу. Самые важные показатели обследования первого триместра:
|
Срок (недели) |
ХГЧ (нг/мл) |
РАРР-А (МЕ/л) |
БПР (мм) |
ТВП (мм) |
КТР (мм) |
|||||
|---|---|---|---|---|---|---|---|---|---|---|
|
норма |
причины отклонения |
норма |
причины отклонения |
норма |
причины отклонения |
норма |
причины отклонения |
норма |
причины отклонения |
|
|
11 |
17,4-130,3 |
|
1108-1674 |
при превышении нормы:
|
17 |
|
1,6-2,4 |
наличие хромосомных аномалий развития – трисомия, моносомия (отсутствие хромосом в наборе), что может привести к смерти ребенка в грудном возрасте |
42-50 |
|
|
12 |
13,4-128,5 |
1785-2562 |
20 |
1,6-2,5 |
51-59 |
|||||
|
13 |
14,2-114,4 |
2709-3692 |
26 |
1,7-2,7 |
62-73 |
Факторы, влияющие на результат анализа
При многоплодной беременности данные биохимического исследования крови недостоверны, поэтому первый пренатальный скрининг состоит только из УЗИ. В остальных случаях исказить результаты могут:
- отсутствие подготовки к скринингу (самая распространенная причина недостоверных данных);
- посещение врача до или после установленного срока;
- беременность в результате ЭКО (искусственного оплодотворения);
- избыточный вес матери, сахарный диабет;
- неправильно определенный срок беременности;
- длительное лечение препаратами прогестерона;
- влияние психоэмоциональных факторов.
Как проводится и что показывает УЗИ
Возможны два варианта УЗ-исследования – абдоминальное (через стенку живота) и трансвагинальное (через влагалище). Если процедура будет проводиться абдоминально, нужно предварительно выпить 0,5–1 л негазированной воды. В обоих случаях за пару дней до исследования лучше исключить из рациона продукты, которые вызывают повышенное газообразование в кишечнике.
УЗИ в 1 триместре позволяет определить у беременной:
-
количество плодов;
-
толщину плаценты и место ее прикрепления;
-
качество, количество околоплодных вод;
-
количество сосудов в пуповине;
-
патологии в детородных органах, опухоли, кисты;
-
замершую, внематочную беременность, угрозу выкидыша.
У плода:
-
КТР – копчико-теменной размер, т.е. по сути «рост» ребенка без учета длины ног;
-
ТВП – толщину воротникового пространства;
-
БПР – биопариентальный размер головы (расстояние между висками);
-
наличие или отсутствие носовой кости.
-
наличие патологий, в том числе синдрома Дауна, аномалии нервной трубки, омфалоцеле (пуповинная грыжа).
Для каждого показателя есть свои нормы, но рассматривать их нужно только в комплексе с другими результатами, при необходимости – после дополнительных исследований. Например, повышенный БПР может указывать на то, что плод просто крупный – тогда и другие показатели будут превышать норму. Или же это может быть результатом скачкообразного роста, и спустя пару недель после скрининга показатели выровняются.
Кому назначают?
Ультразвуковое исследование во втором триместре проводится всем беременным. Даже при отсутствии риска возникновения врожденных пороков развития у плода необходимо иметь четкое представление о том, как он развивается: как прибавляет в росте и массе, насколько пропорционально и синхронно развиваются его органы.
В отличие от обязательного для всех беременных первого скрининга, биохимический скрининг во втором триместре в настоящее время выполняется пациенткам только при наличии специальных показаний:
- «плохой» первый скрининг – его результаты указали на риск врожденной патологии;
- члены семьи имеют наследственные заболевания;
- предыдущие беременности у женщины закончились рождением ребенка с врожденными пороками развития и/или наследственной патологией (хромосомные и генетические болезни), либо проводилось прерывание беременности в связи с выявлением врожденной патологии у плода;
- близкородственный брак;
- беременная перенесла инфекционное заболевание; при этом первый скрининг может быть «хорошим»;
- у женщины ранее были выкидыши, особенно на малом сроке;
- онкологическое заболевание во время беременности;
- на ранних сроках беременности женщина принимала некоторые лекарственные препараты (например, противосудорожные, транквилизаторы, цитостатики, антибиотики) по поводу каких-то заболеваний;
- возраст будущей мамы 35+. С возрастом происходит старение яйцеклеток, в них чаще происходят поломки наследственного материала.
Расшифровка данных скрининга
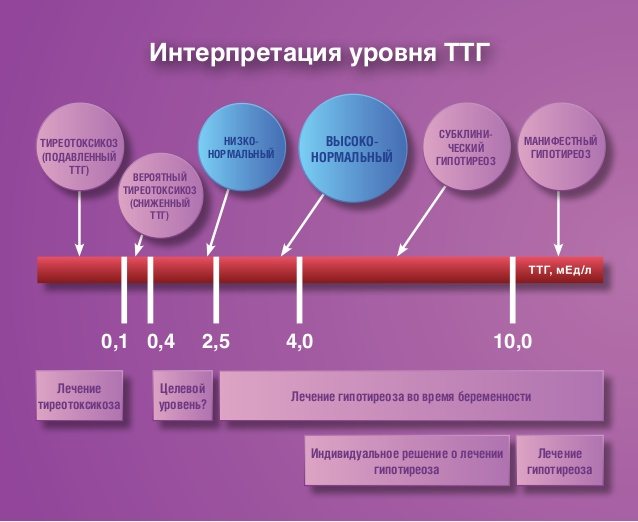
При расшифровке данных, полученных на ультразвуковом обследовании и при исследовании крови, врач проводит сравнение результатов со стандартными нормальными значениями и вычисляет вероятность возможных отклонений. Для этого специалист определяет коэффициенты, которые показывают несоответствие полученных данных некоторым стандартным величинам. Обычно полученный коэффициент обозначается аббревиатурой МоМ:
- Нормальное значение МоМ для первых 12 – 14 недель колеблется в пределах 0,5 – 2,5. Самым лучшим считается МоМ равный 1.
- Величина МоМ, рассчитанная для показателя ХГЧ, ниже 0,5, говорит о высоком риске синдрома Эдвардса. МоМ выше значения 2,5 считается признаком развития синдрома Дауна.
По результатам обследований вычисляют общий коэффициент вероятности существования серьезных генетических патологий. В случае, если величина обобщенного коэффициента на 13 неделе колеблется в пределах от 1:251 до 1:399, такой результат обследования считается плохим, а по содержанию гормонов негативными показателями считаются значения коэффициента ниже 0,5 и больше 2,5.
Развитие двух зародышей, избыточный вес женщины, сахарный диабет, либо другие заболевания эндокринной системы могут влиять на результаты скрининга, тут допускается отклонение многих характеристик от нормативных значений. Иногда даже психологическое состояние влияет на достоверность данных, полученных во время исследований.
Нежелательные результаты скрининга не должны стать поводом для серьезных огорчений. Насколько бы высока ни была степень риска развития патологии, есть такая же высокая вероятность рождения здорового ребенка.
Этапы перинатального скрининга
Весь комплекс мероприятий в рамках перинатального исследования, делят на три этапа, каждый из которых женщина должна пройти в определенный срок беременности. Первая часть диагностических процедур приходиться на срок беременности 11-13 недель, второй раз отправиться на диагностику нужно по достижении 18-24 недель, третий перинатальный скрининг проводится на 30-34 неделе беременности. Первые 2 этапа состоят из двух базовых диагностических процедур, каждая из которых помогает выявить генетические отклонения
- УЗИ – ультразвуковое исследование дает наиболее полную картину относительно структуры органов, работы сердца, а также внешних признаков малыша и его положения в пространстве.
- Биохимическое исследование крови – этот анализ направлен на выявление в крови пациентки определённых веществ, белковой природы, которые вырабатываются плодом и околоплодными оболочками и могут указывать на наличие хромосомных патологий и нарушений формирования нервной трубки.
В нашем медцентре обследование плода проводится на современном аппарате 3D, 4D с доплером от SAMSUNG MEDISON
Скрининг при беременности: УЗИ на ранних сроках
Беременным не рекомендуют делать плановое УЗИ раньше, чем на 10 неделе гестационного периода. Однако в некоторых случаях ранний визит к специалисту ультразвуковой диагностики оправдан, но это должен подтвердить акушер-гинеколог и выписать соответствующее направление с описанием причины раннего УЗ-исследования.
Раннее УЗИ делают в следующих случаях:
- если у женщины предыдущие беременности заканчивались самопроизвольным выкидышем;
- после проведения процедуры ЭКО, когда требуется ранний мониторинг развития эмбриона;
- при наличии болей внизу живота;
- если женщину беспокоят частые головные боли, головокружения и сильная слабость;
- при подозрении на пузырный занос;
- когда появляются кровянистые выделения из половых органов – алые или коричневатые;
- если у женщины не наступила очередная менструация, но домашний тест на беременность показал отрицательный результат.
При наличии беспокоящих симптомов пациентке проведут УЗ-исследование вагинальным путем даже в первый день задержки месячных. Подобная методика позволяет определить внематочную беременность уже на 12 день после оплодотворяющего полового акта.
Определить наличие эмбриона в полости матки можно уже на 5 день задержки менструации. Однако при отсутствии особых показаний к раннему УЗ-исследованию лучше отложить первый визит к ультразвуковому диагносту на 10-13 недели беременности.
Цены
| Наименование | Стоимость |
|---|---|
| Прием врача акушера-гинеколога по беременности | 2 800 |
| Прием врача акушера-гинеколога КМН/ведущий специалист по беременности | 3 500 |
| Наименование | Стоимость |
|---|---|
| УЗИ плода в I — II триместре беременности 3D/4D (трехмерное в реальном времени с оформлением результатов УЗИ исследования 3D/4D на CD или флэш-карту) | 5 060 |
| УЗИ первого триместра беременности | 2 820 |
| УЗИ при многоплодной беременности (двойня) в I триместре | 4 690 |
| Наименование | Стоимость |
|---|---|
| В-ХГЧ (b-хорионический гонадотропин человека) (в режиме CITO) | 1 700 |
| В-ХГЧ (бета-хорионический гонадотропин человека) | 600 |
| РАРР-А (ассоциированный с беременностью протеин А) | 880 |
| Свободная субъединица бета-ХГЧ | 700 |
| Наименование | Стоимость |
|---|---|
| Забор крови из вены (пальца) | 390 |
МоМ коэффициент
Гинеколог должен интерпретировать полученные выше указанными исследованиями данные, для чего он и проводит расчет МоМ-коэффициента. Норма: 0,5-2,5. Если женщина ждет нескольких недель, показатель может быть более высоким: 3,5 и меньше. В разных лабораториях вы можете получить разные показатели и разный МоМ-коэффициент, этому не стоит удивляться. Полученные данные нужно рассматривать вместе с врачом, который вас наблюдает. Иначе можно напридумывать себе того, чего нет, если вы проведете неправильные расчеты или неправильно будете работать с единицами измерения, которые могут отличаться.
Применяется PRISCA — компьютерная программа для просчета риска рождения малыша с различными генетическими аномалиями. Она учитывает такие факторы:
- возраст беременной
- биохимические показатели крови
- сахарный диабет и другие болезни матери
- курение и другие вредные привычки беременной
- использования ЭКО для оплодотворения
- количество вынашиваемых детей
- вес беременной
- возраст беременной
Патологии, которые обнаруживает УЗИ
Этот метод скрининга 1-го триместра позволяет обнаружить или опровергнуть такие патологии ребенка:
- Патологии развития нервной трубки (Из нервной трубки в будущем сформируется головной и спинной мозг. Нервная трубка эмбриона формируется очень и очень рано. Могут быть выявлены на УЗИ такие патологии: энцефалоцеле, менингомиелоцеле, менингоцеле.)
- Синдром Дауна (В медицине также называется трисомией по 21 хромосоме. Это часто встречающаяся генетическая патология. Именно благодаря УЗИ рождается меньше детей с таким заболеванием.)
- Синдром Патау (Это трисомия по 13 хромосоме. На 10000 рождений один ребенок имеет такую патологию. Живет малыш при этом всего 3-4 месяца. На УЗИ в первом триместре при этом обнаруживается замедленное развитие трубчатых костей, омфалоцеле, плохо развивающийся головной мозг, превышающая норму ЧСС.)
- Омфалоцеле (У детей с таким заболеванием некоторые внутренние органы располагаются в грыжевом мешке под кожей передней брюшной стенки, то есть выпирают наружу.)
- Триплоидия (Дети с такой аномалией имеют не двойной, а тройной набор хромосом, что влечет за собой очень серьезные пороки развития.)
- Синдром Эдвардса (В медицине известен как трисомия по 18 хромосоме. На 7000 рождений бывает 1 ребенок с синдромом Эдвардса. В основном обнаруживается у матерей в возрасте от 35 лет. Пренатальное УЗИ при такой патологии обнаруживает наличие 1-й пуповинной артерии, в норме которых должно быть 2, не обнаруживаются носовые кости, находят омфалоцеле и ЧСС ниже нормы.)
- Синдром Смита-Опица (Суть патологии заключается в нарушении метаболизма, что ведет за собой аутизм, умственную отсталость и целый ряд других серьезных патологий. Заболевание редкое (1 случай на 30000).)
Биохимический скрининг (двойной и тройной тест)
Двойной тест биохимии крови матери — это определение количественного содержания эмбриональных белков-маркеров: свободного b-ХГЧ (гормона гонадотропина) и PAPP-A (особого белка плазмы, появляющегося во время вынашивания) в крови женщины. Срок исследования четко ограничен — 11-13 неделя гестации.
Тройной тест — это определение b-ХГЧ, АФП — гликопротеина плода и Е3 — свободного эстриола. Сроки проведения — 16-18 недель.
Все перечисленные субстанции типичны для беременности — вне ее их нет в крови женщины или их количество ничтожно. По количественному показателю и динамике его изменений в сочетании с другими диагностическими обследованиями, можно сделать выводы о том, что у плода, возможно, имеются отклонения в развитии.
Гормон, вырабатываемый хорионом b-ХГЧ появляется в организме с момента зачатия. В промежутке между 2 и 5 неделей каждые двое суток его концентрация повышается в 1,5 — 2 раза. В 10-11 недель определяется его максимум, а далее его содержание стабилизируется и к концу беременности снижается. Чрезмерное его количество может говорить о риске синдрома Дауна, снижение — синдрома Эдвардса.
У РАРР-А большая роль в поддержании работы плаценты, иммунитета. Его показатели растут по мере развития беременности. Если показатель этого белка низок, то вероятность хромосомных нарушений велика. Особенно важен он как маркер синдрома Дауна.
АФП — белок плазмы, вырабатывается организмом плода. С 10 по 30 неделю его количество в крови матери нарастает, а потом постепенно опускается. Высокий уровень этого белка может, служить маркером аномалий плода, в том числе связанных с дефектами нервной системы. Низкие его цифры могут быть при синдромах Дауна и Эдвардса.
Свободный эстриол вырабатывается плацентой и обеспечивает нормальную работу беременной матки. С начала плацентарного периода его уровень растет. Поэтому быстрое снижение возможно указывает на нарушения развития эмбриона и плода, его тяжелые заболеваний, в том числе геномные.
Для этих анализов кровь берется из вены, утром натощак. Данные переводятся в особый коэффициент — МоМ. Это среднее (медианное) значение с учетом множества индивидуальных факторов женщины (возраст, наличие вредных привычек, хронических заболеваний, особенно сахарного диабета, какая по счету беременность и количество плодов в ней и т. п.). Медиана заносится в специальную программу, где рассчитывается МоМ профиль женщины. Полученный расчет сравнивается с типичными профилями при тех или иных патологиях плода. По степени сходства профилей можно говорить о риске патологии. Если риск есть, то женщина направляется на дополнительные обследования к генетику, на процедуры забора материала от плода — кордоцентез, амниоцентез и биопсию хориона.
Второй скрининг
Его проводят, даже если проблем и жалоб при вынашивании ребенка нет. На этом этапе определяют, в какие группы риска попадает плод, есть ли осложнения, отклонения в хромосомах, врожденные патологии. Проводить исследование желательно начиная с 16 недели, а при оценке результата учитываются данные первой диагностики.
На основании информации, полученной при скрининге и данных из анкеты, которую заполняет будущая мама, врач с помощью аналитических компьютерных программ уточняет сроки беременности, делает выводы о рисках. При необходимости беременную направляют на дополнительную консультацию у генетика.
Второе исследование может быть ультразвуковым, лабораторным (биохимия) или комбинированным, в зависимости от показаний.
УЗИ-исследование
Проведение обязательно для беременных из группы риска и желательно для всех, в особенности работающих на «тяжелых» производствах или принимавших препараты, не рекомендованные при беременности. На этом сроке плод уже заметно больше, что позволяет исследовать:
- лицо плода — как развиваются глаза и уши, какой размер у костей носовой части, нет ли расщелин в ротовой полости и других отклонений;
- расстояние от ребенка до маточных стенок — измеряя его, определяют индекс амниотической жидкости (значение зависит от срока);
- вес плода — на 16 неделе он при нормальном развитии составляет примерно 100 г, а на 20 уже 300 гр;
- размер тела (исследование называется фетометрией) — на сроке исследования он стандартно составляет 11-17 см;
- строение органов, степень сформированности легких, количество пальцев на руках и ногах;
- пуповину — наличие двух артерий и вены, однородность структуры, место прикрепления к матке;
- пол ребенка — но степень точности может отличаться.
Также во время УЗИ-скрининга оценивается состояние, толщина, зрелость плаценты, ее местонахождение — нормальным считают закрепление сзади матки, у маточного дна. Положение по передней стенке создает риски растяжения, отслойки, предлежания.
Также проверяют уровень околоплодных вод. Их объема при нормальном течении беременности достаточно для проведения качественного абдоминального исследования. После того как врач снимет данные с помощью датчика, он обрабатывает результаты, сопоставляет информацию с таблицами стандартных значений. Точность диагностики определяется характеристиками аппарата УЗИ, положением плода и т.д.
Анализ крови
Результаты ультразвукового исследования подкрепляют скрининговым анализом крови, если были выявлены отклонения, но даже при показателях на уровне нормы желательно его провести. На этом сроке появляются три важные новые характеристики — концентрация свободного эстриола, b-ХГЧ и белок АФП — поэтому тест называют тройным. Иногда рекомендуют и четверной, добавляя исследование уровня ингибина А.
При подготовке к скринингу стоит за несколько дней исключить из рациона морепродукты, цитрусовые, жирные и копченые блюда, ограничить фрукты и сладкое. Кровь сдают натощак, последний прием пищи — за 10-12 часов до исследования. Если на этом этапе беременности не сделать анализ, чтобы сопоставить данные с предыдущими исследованиями, позже его проведение малоинформативно. В таком случае проводят допплерометрию и КТ, оценивая, как снабжается кровью плод, пуповина и плацента.
О чем говорят результаты
Второй ультразвуковой скрининг в сочетании с данными первого дает информацию о наличии/отсутствии генных патологий, опасности которых определяется по МоМ. Норма — 0,5-2,0, со степенью риска 1:380 и выше по второму числу. Если оно ниже значения, велика опасность патологий.
Скрининговый анализ крови дает информацию о вероятности:
- формирования синдромов Дауна, Клайнфельтера или Эдвардса — при самом неблагоприятном развитии событий на этом этапе, как правило, идет речь не об аборте, а об искусственных родах;
- пороков нервной трубки, ЦНС;
- гипоксии и других отклонениях от нормального течения беременности.
Результаты могут косвенно свидетельствовать об обострении в протекании беременности — изменении структуры плаценты и т.д. При высоких рисках пациентку направляют на дополнительные исследования.
Показания и противопоказания к скринингу
УЗИ первого триместра проводится на добровольной основе. Однако акушеры-гинекологи и Минздрав рекомендует его сделать всем беременным женщинам, без исключения. Позаботиться о здоровье будущего ребенка и своем собственном – первостепенная задача пациентки. Ультразвуковые скрининги входят в число самых распространенных обследований по всему миру. Противопоказаний к проведению УЗИ нет, поскольку исследование неинвазивное и не представляет опасности для мамы и плода.
Есть несколько категорий беременных, у которых риски хромосомных аномалий высокие:
-
Будущие мамы от 35 лет и старше
-
Пациентки, перенесшие на ранних сроках инфекционные заболевания
-
Пациентки, принимающие на ранних сроках антибиотики и другие лекарственные препараты, несовместимые с положением
-
Пациентки с диагнозом «невынашивание беременности» в анамнезе
-
Женщины, уже имеющие в семье ребенка с пороком развития
-
Беременные с диагностированным риском самопроизвольного прерывания беременности
- Пациентки, состоящие в близком родстве с отцом ребенка
Что может повлиять на результаты скрининга
Что, по сути, представляет собой УЗИ скрининг?
Это исследование беременности, основанное на отражении ультразвуковых волн от тканей человеческого организма. Датчик передает сигнал, который в свою очередь отражается от органов плода и будущей матери. Специалист расшифровывает изображение, отмечая по ходу диагностики все необходимые данные.
Несмотря на высокую информативность сканирования беременности, на его результаты могут оказать влияние некоторые факторы. Первым фактором является количество околоплодных (или амниотических) вод. При маловодии, объем жидкости может ограничить возможности исследования. Это весьма ограничивает возможности врача. Второй причиной может стать положение плода на момент скрининга. В некоторых случаях с первого раза не удается определить не только параметры, но и пол ребенка. Поскольку это безопасная процедура, ограничений для повторного сканирования беременности нет. Поэтому, при таком развитии событий врач может назначить дополнительное исследование.
Распечатать
(2 оценок, среднее 5 из 5)
Расшифровка результатов исследования
Интерпретировать итоги первого УЗИ может только акушер-гинеколог. Лечащий врач может выполнять обе функции сразу. В большинстве профильных клиник гинекологи проводят ультразвуковое исследование беременности самостоятельно. Это очень удобно для пациенток: они получают от своего врача подробные комментарии сразу после скрининга. Не стоит требовать подробной детализации обследования от специалиста по ультразвуку. На любые отклонения от нормы врач укажет непосредственно в процессе УЗИ. Все остальные вопросы можно задать на приеме у гинеколога.
ТВП или толщина воротникового пространства
ТВП является одним из параметров, на который ориентируется акушер-гинеколог при оценке риска хромосомной аномалии у плода. Под этим названием скрывается пространство, расположенное между внутренней поверхностью кожи и мягкими тканями, покрывающими шейный отдел позвоночника. Наряду с другими показателями, это важнейший маркер риска хромосомных аномалий у будущего ребенка. Данные ТВП целесообразно измерять на УЗИ только в первом триместре, до 13 недель. Далее после 14 недели беременности жидкость в шейной складке рассасывается.
Врач по специальной таблице нормативных значений ТВП определит норму или отклонение данного показателя.
КТР или копчико-теменной размер
Измерение КТР позволяет врачу определить срок беременности в 1 триместре, с точностью до +\-4-5 дней. Как и ТВП измеряется только до 14 недели 1 триместра и оценивается по специальным нормативным таблицам. После этого срока датчик УЗИ уже не может охватить длину плода. На следующих сканированиях врач оценивает рост ребенка по длине частей тела.
БПР или бипариетальный размер
Бипариетальный размер фиксируется специалистом на каждом из плановых УЗИ обследований беременности. Существует таблица, по которой врач сверяет показатели БПР на скринингах. При измерениях всех показателей роста плода рассчитывается предполагаемая масса плода, и эти показатели определяют выбор метода родоразрешения (через естественные родовые пути или оперативное родоразрешение).
ЧСС или частота сердечных сокращений
Анализ на ХГЧ β – единица при перинатальной диагностике
ХГЧ (хорионический гонадотропин) — гормон, концентрация которого резко возрастает во время беременности
Его увеличение свидетельствует о произошедшем зачатии, что крайне важно при беременности, наступившей в результате лечения бесплодия. ХГЧ — не строго «женский» гормон
Это вещество специально вводят мужчинам с целью улучшения показателей спермограммы при подозрении на мужское бесплодие.
Что такое ХГЧ и β – ХГЧ
Это вещество состоит из двух компонентов:
- α- единица, похожая на другие гормоны;
- β – единица – уникальная для ХГЧ, отличающая его от других гормональных веществ.
Именно поэтому анализируется именно β – единица, а сам анализ часто называют β – ХГЧ.
Гормон вырабатывается клетками зародышевой оболочки для стимуляции гормонов, поддерживающих беременность – прогестерона и эстрогенов. Это предотвращает наступление менструации и позволяет эмбриону «прижиться». Именно поэтому при бесплодии врачи анализируют уровень ХГЧ в организме пациентки. Если его содержание падает или отстаёт от нормы женщине назначают гормональные препараты, поддерживающие беременность. Следить за уровнем гормона необходимо женщинам, склонным к привычному невынашиванию и имевшим замершие беременности.
Концентрация ХГЧ быстро увеличивается, пока не образовалась плацента, которая позже принимает на себя гормональную функцию. Стремительный рост уровня гормона свидетельствует о том, что беременность сохранилась и эмбрион развивается. В дальнейшем содержание гормона снижается, оставаясь повышенным до родов и некоторое после них.
Нормальное содержание ХГЧ у разных женщин сильно различается. Врач определяет, все ли нормально, по динамике изменения показателя у конкретной пациентки.
Примерные показатели концентрации гормона при беременности приведены в таблице
| Срок, нед. | Концентрация, мЕД/мл |
| 1 | 20-155 |
| 2 | 100-4850 |
| 3-4 | До 82 000 |
| 5-6 | До 151 000 |
| 7-8 | До 230 000 |
| 9-10 | До 290 000 |
| 11-16 | Снижается с 290 000 до 245 000 и менее |
| 17-25 | Снижается до 50 000-80 000 |
| 25-37 | постепенно понижается до 40 000 и меньше |
Несоответствие уровня ХГЧ сроку наблюдается при патологиях беременности и неправильном развитии плода
| повышение | понижение |
| пузырный занос | замершая беременность, гибель эмбриона |
| многоплодная беременность | угроза выкидыша |
| токсикоз | недоразвитие плода |
| врожденные наследственные болезни и пороки развития плода | внематочная имплантация эмбриона |
| гормональные патологии у матери | на поздних сроках указывает на перенашивание |
В отличие от беременности, при болезнях, вызывающих повышение уровня ХГЧ, (раке яичников, желудка и молочных желез), уровень гормона повышается постепенно и не снижается. Поэтому женщине несколько раз во время беременности насколько раз назначают такой анализ
Как проводится скрининговый анализ β – ХГЧ
Для этого исследования сдается кровь из вены или моча, но в урине гормон определяется позже, а результат не так точен. Поэтому лучше положиться на анализ крови, показывающего наличие гормона и его концентрацию.
Забор материала проводят утром натощак, если требуется сдать анализы срочно, нужно поголодать 4-6 часов. Желательно в это время не принимать лекарственных средств. Если уровень ХГЧ на ранних сроках стал стремительно снижаться или повышаться, нужно обратиться к врачу и выявить причину.