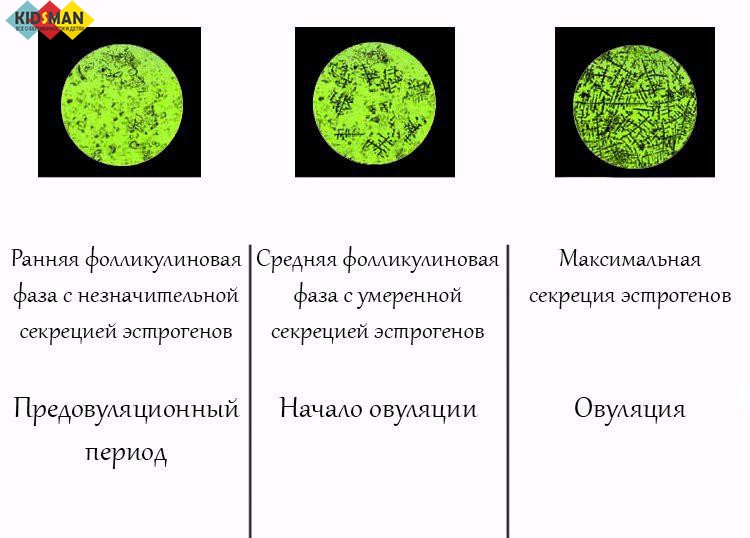
Определение и признаки овуляции
Содержание:
- Что такое овуляция?
- Как же понять, что Вы способны забеременеть?
- Причины развития патологии
- Цикл овуляции
- Кратко об имплантации и раннем развитии эмбриона
- Почему не происходит овуляция
- Не наступила беременность после стимуляции
- Лечение
- На подступах к пирамидам
- Овуляция: день цикла, когда яйцеклетка готова к оплодотворению
- 10 ДПП – тест
- Биохимические маркеры
- Причины
- Диагностика ановуляторного цикла
- Коронавирус и ЭКО
Что такое овуляция?
Овуляция представляет собой один из этапов менструального цикла. Это пик фертильности женщины. Во время овуляции происходит выход созревшей яйцеклетки из яичника в маточную трубу, где она готова встретиться со сперматозоидом. Если в течение 24 часов происходит оплодотворение, наступает беременность. Если нет яйцеклетка разрушается, организм отторгает её вместе с кровью и эндометрием: это и есть месячные. После менструации цикл повторяется.
Поскольку сперматозоиды сохраняют жизнеспособность в маточных трубах от 3 до 7 дней, зачатие может произойти, даже если половой акт был совершён до овуляции. С учётом всех факторов, в среднем женщина способна забеременеть на протяжении 5-6 дней каждый месяц. Этот промежуток времени называют « окно фертильности »
Как же понять, что Вы способны забеременеть?
Во-первых, регулярный цикл – очень важный признак. Иногда женщина чувствует, когда происходит овуляция, это отражается на самочувствии и общем состоянии, но далеко не каждая может этим похвастать.
В теории овуляция приходится на середину менструального цикла, соответственно, в первый день цикла яйцеклетка начинает созревать, и в норме этот процесс длится примерно 13 дней.
На 14-16 день происходит овуляция яйцеклетки, то есть к этом периоду она готова ко встрече со сперматозоидом. Период этот длится всего около суток!
На практике же овуляция может «сдвигаться» по разным причинам – внешним и внутренним. Стрессы, гормональные сбои, перелеты – все это может привести к ранней или поздней овуляции, иногда даже к ее отсутствию. Поэтому требуются другие, более достоверные методы определения наличия овуляции.
Есть разные способы:
- Тест на овуляцию (не путать с тестом на беременность!). Проводить тест следует утром и вечером для точности. Ежедневно! Способ довольно простой, достоверный, но иногда может быть ложным, например, при заболеваниях надпочечников, щитовидной железы или половых органов. Надо отметить, что такой метод достаточно затратный. Стоимость тестов может достигать 2000 руб.
- Ведение календаря: в течение нескольких месяцев придется фиксировать количества дней в цикле.Желательно, делать это не менее полугода. Основываясь на этом, от самого короткого цикла отнимаем 18 дней, а от самого длинного – 11, и получаем дни, в которые вероятна овуляция. Чем регулярнее цикл, тем достовернее и точнее этот метод.
- УЗИ-обследование. Как правило, к нему прибегают только при возникновении трудностей с зачатием. Способ самый точный! Делается на 5-8 сутки после начала цикла. Затем в процессе следующего УЗИ фиксируется передвижение яйцеклетки. Здесь уже можно определить момент овуляции. На следующих УЗИ подтверждаются результаты.
- Определение по базальной температуре – способ не такой быстрый: необходимо в течение нескольких месяцев (от 3 до 6) в каждый день цикла измерять температуру тела, даже в период менструации! Лучше всего это делать до 8 утра сразу после сна! Температуру желательно измерять ртутным градусником (одним и тем же на протяжении цикла), он наиболее точный. Можно измерять температуру во рту, анальном отверстии или во влагалище, но не менять способ в течение цикла! Если были какие-то факторы, которые могут повлиять на температуру (заболевания, прием лекарств, стресс и т.д.), это стоит отметить в календаре. За сутки до овуляции температура снижается, а во время овуляции — наоборот повышается.
- Анализ крови. В этом случае, в крови отслеживают ФСГ (фолликулстимулирующий гормон) и ЛГ (лютеинизирующий гормон). Если показатели завышены, значит — процесс овуляции начался. Отметим, что иногда вопросом об овуляции задаются и женщины, которые наоборот пытаются избежать беременности. Если Вы определяете период овуляции для того, чтобы забеременеть, а не в обратном случае, то следует сказать о прогестероне – гормоне, недостаток которого может быть причиной ненаступающей беременности. Этот способ хорош, но довольно дорогостоящий!
Каждый определяет свой способ индивидуально. Иногда женщины прибегают к нескольким методам сразу для достоверности результата!
Причины развития патологии
Обычно причиной кисты становится запущенная мастопатия и серьезные эндокринные нарушения. Основными факторами, вызывающими заболевание, являются:
- сильное отклонение от нормы гормонального фона женщины, избыток эстрогенов;
- частое пребывание в состоянии стресса;
- наследственность;
- беременность и роды;
- отказ от грудного вскармливания;
- кормление ребенка грудью более года;
- физические повреждения (травмы) груди;
- превышение длительности применения гормональных контрацептивов или не соблюдении требуемых пауз при их приеме;
- аборты, особенно многочисленные;
- оперативные вмешательства на груди;
- избыточное пребывание на солнце и передозировка ультрафиолетовых лучей в соляриях;
- поздние беременности;
- бездетность;
- использование «прерванного акта» как средства контрацепции;
- избыточная масса тела (ожирение) или гипертрофия груди;
- неправильное питание, нарушение жирового обмена, влекущего гормональные сбои;
- интоксикация организма на вредных производствах;
- вредные привычки: курение, злоупотребление алкоголем или неестественными пищевыми продуктами.
Также патология может сопровождать ряд следующих болезней:
- сахарный диабет;
- заболевания печени, нарушения желчевыделения;
- нарушение функций щитовидной железы;
- заболевания яичников, приводящие к гормональным нарушениям;
- инфекции мочеполовой системы;
- заболевания грудного отдела позвоночника, грудной сколиоз.
Причины возникновения патологии действительно разнообразны. Если присутствуют факторы риска необходимо наблюдать за состоянием своих молочных желез. Желательно исключить из жизни причины появления данного заболевания. Многие из них устраняются достаточно легко – например вредные привычки и неправильное питание, ведущее к ожирению.
Цикл овуляции
- С 1-го дня менструации начинается фолликулярная, или менструальная, фаза. В этот период в яичниках начинают расти несколько фолликулов.
- С 7-го дня и до середины цикла длится овуляторная фаза. В это время выделяется главный фолликул — граафов пузырек. В нем созревает яйцеклетка.
- 14-й день 28-дневного цикла — овуляция. В этот день граафов пузырек лопается: из него выходит зрелая яйцеклетка, которая, возможно, и станет началом новой жизни. Именно в этот момент женщина может почувствовать боли при овуляции. В дни после овуляции яйцеклетка перемещается в матку по фаллопиевой трубе. Согласно разным источникам, яйцеклетка живет 24–48 часов, однако многие девушки на вопрос, сколько длится овуляция, отвечают, что забеременели в срок до 5 дней после того, как получили положительные результаты теста на ЛГ.
- С 15-годня наступает фаза желтого тела — это период после овуляции и до начала следующих месячных. Стенки лопнувшего фолликула собираются, как лепестки цветка вечером, накапливают жиры и лютеиновый пигмент, который придает им желтый цвет. Видоизмененный граафов пузырек теперь называется желтым телом — отсюда и название периода.
Цикл меняется:
- в течение одного года
- после родов;
- в течение трех месяцев после аборта;
- после 40 лет, когда организм готовится к менопаузе.
Кратко об имплантации и раннем развитии эмбриона
В постимплантационный период многие женщины хотят убедиться в успешности ЭКО и поэтому прибегают к использованию «домашних» тестов на беременность. Врачи рекомендуют сдавать анализы на ХГЧ не ранее, чем через 2 недели после оплодотворения.
Чтобы понять, чем обусловлены рекомендации репродуктологов, следует разобраться в том, что происходит с организмом женщины сразу после трансфера зародыша в полость матки:
- Имплантация – занимает 40 часов после подсадки диплоидной клетки в полость репродуктивного органа. В фазе гаструляции зародыш внедряется в разрыхленный эндометрий в два этапа: первый – прилипание (адгезия), второй – погружение (инвазия). Во второй фазе эмбрион разрушает клеточную структуру слизистой матки до тех пор, пока не вступит в контакт с кровеносными капиллярами;
- Формирование двухслойного зародыша – длится не более 3 суток, начиная с 7-го дня после переноса эмбриона. В процессе активного развития происходит образование двух зародышевых лепестков – эктодерма и эндодерма. Они представляют собой щит, из которого впоследствии развивается тело плода;
- Сворачивание энтодермы – внезародышевые ткани образуют мешок, а полости между клетками мезенхимы заполняются жидкостью. В процессе их слияния вокруг плода образуется экзоцелом.
Окончательное внедрение зародыша в эндометрий происходит на 7-е сутки после трансфера. И только в этот период зародышевые лепестки начинают продуцировать ХГЧ – хорионический гонадотропин человека. Однако в первую неделю беременности его сывороточная концентрация слишком маленькая, поэтому тест чаще всего дает отрицательный результат.
Почему не происходит овуляция
Не все менструальные циклы проходят с овуляцией. Для здоровой женщины репродуктивного возраста допускается 1-2 ановуляторных цикла в год. При большей частоте ановуляторных циклов требуется обследование у гинеколога.
Причины отсутствия овуляции:
- подростковый и пожилой возраст;
- беременность и период кормления грудью;
- хронический стресс;
- резкая смена климата;
- быстрое похудание;
- отмена гормональной контрацепции;
- синдром истощенных яичников;
- травма яичников;
- гормональные сбои;
- заболевания гипофиза.
Отсутствие овуляции может приводить к бесплодию. Ведь при этом не образуется яйцеклетка, а значит, сперматозоидам нечего оплодотворять. Для диагностики ановуляции проводят исследование гормонального фона, УЗИ органов малого таза, гистероскопию. Лечение зависит от причины нарушения овуляторного периода.
Стимуляция овуляции — это лечебный метод, который помогает организму женщины сформировать зрелую яйцеклетку. Назначают эту процедуру при бесплодии, связанном с ановуляцией. Стимуляция проводится по короткому или длинному протоколу.
Сначала проводят короткий протокол, который совпадает с циклом женщины. Начинают его на 2-5 день после первого дня менструации. Женщине назначают препараты для временной блокировки функции гипофиза. Затем вводят гонадотропные препараты, которые усиливают функцию яичников. Вся процедура занимает 17 дней.
Длинный протокол показан, если не было эффекта от короткого, или у женщины имеются запущенные гинекологические заболевания. Принцип проведения тот же, но процедура длится 1-3 месяца.
Овуляция — это процесс, разделяющий две фазы менструального цикла. В этот период из яичника выходит созревшая яйцеклетка и продвигается к матке. Если она встретится со сперматозоидом — женщина забеременеет. Если встреча не произойдет — начнутся месячные. Нормальная овуляция происходит за 14 дней до начала менструации. Определить ее можно по ряду симптомов, изменению базальной температуры, а также с помощью УЗИ.
Чек-лист для определения овуляции:
- следить за самочувствием;
- измерять базальную температуру;
- следить за характером выделений;
- делать УЗИ яичников;
- использовать календарный метод при регулярном цикле;
- делать тест на овуляцию.
- Гинекология. Учебник. Под редакцией В.Е. Радзинского, А.М. Фукса 2-е издание, переработанное и дополненное 2019г.
- Гинекология — Национальное руководство. Под редакцией Савельева Г., Сухих Г., Серов В., Радзинский В., Манухин И. 2020г.
Не наступила беременность после стимуляции
При отсутствии овуляции и патологических ановуляторных циклах используют гормональные лекарственные средства для индукции овуляции. В зависимости от показаний используются разные схемы и препараты.
Если яичники чувствительны к терапии, овуляция происходит. Вместе с тем растет вероятность наступления беременности. Но системный эффект стимуляции недостаточно изучен. Считается, что стимуляция может негативно отражаться на качестве эндометрия. После стимуляции беременность не наступает, если яичники не чувствительны к гормональной терапии. Кроме того эффективность индукции созревания ооцитов составляет всего 10-15%.
Беременность наступает суммарно за 4 цикла стимуляции в 20-38% случаев.
Материал подготовлен по публикациям С. Стас.
Лечение
Для восполнения массивной кровопотери, устранения симптомов острой анемии применяется срочное переливание крови, эритроцитарной массы, плазмы. В клинике «Медицина 24/7» всегда есть достаточный запас донорской крови, замороженной плазмы. Это дает возможность быстро восполнить объем крови при большой кровопотере.
При экстренной госпитализации в отделение реанимации и интенсивной терапии клиники «Медицина 24/7» врачи принимают быстрые меры для остановки кровотечения, такие как внутривенное введение кристаллоидных растворов или тампонада матки. После стабилизации состояния проводится комплексная диагностика и лечение.
Медикаментозное лечение
После установления причины маточного кровотечения в клинике «Медицина 24/7» назначается медикаментозное лечение по показаниям, которое может включать:
- Гемостатические препараты.
- Гормональные препараты (для нормализации менструального цикла)
- Препараты железы (для лечения анемии).
- Витаминно-минеральные комплексы.
- Окситоцин (для сокращения матки).
- Нестероидные противовоспалительные препараты (НПВП).
- Антифибринолитики.
- Антибиотики.
Состояние пациентки находится под постоянным наблюдением врача, который отслеживает динамику лечения.
Это дает возможность своевременно скорректировать курс, если это нужно, отменить, заменить или добавить те или иные препараты.
Хирургическое лечение
Если при диагностике были обнаружены новообразования, они удаляются. Хирургическое лечение в клинике «Медицина 24/7» проводится преимущественно малоинвазивными, гистероскопическими методами.
Малоинвазивные операции не требуют широкого разреза и его заживления, не оставляют внешних следов. Восстановление после таких хирургических вмешательств происходит намного быстрее.
Гистероскопическая полипэктомия, миомэктомия
Удаление полипов, миомы матки выполняется с помощью миниатюрного прибора, который вводится в матку через влагалище.
Гистероскоп оснащен видеокамерой с высоким разрешением, изображение с которой поступает на монитор компьютера. Благодаря этому хирург с высокой точностью контролирует свои действия при удалении полипов, миомы, гнойных очагов, остатков эндометрия или иных образований.
Абляция эндометрия
Один из эффективных методов лечения — разрушение поверхностного слоя эндометрия с помощью радиочастотного излучения, лазера или иным способом.
Абляция эндометрия применяется при климактерических кровотечениях, поскольку ее побочным эффектом является бесплодие.
Гистерэктомия
Если гистологическое исследование показало злокачественный характер опухоли, проводится комплексное лечение, которое включает хирургическую операцию, химиотерапию и другие методы (таргетную, иммунную, лучевую терапию).
В наиболее серьезных случаях принимается решение о хирургическом удалении матки — гистерэктомии с сохранением или удалением маточных придатков.
Материал подготовлен врачом-гинекологом, онкологом клиники «Медицина 24/7», кандидатом медицинских наук Алимардоновым Мурадом Бекмуротовичем.
На подступах к пирамидам
Во вторник замглавы МИД России Михаил Богданов заявил, что чартерное авиасообщение с курортами Египта планируется возобновить в ближайшее время. Позднее советник по СМИ египетской дипломатической миссии в Москве Ахмед Абдель Моэз подтвердил эту информацию.
В первый месяц после возобновления авиасообщения с курортами Хургады и Шарм-эль-Шэйха Египет могут посетить до полумиллиона российских туристов , сказали «Известиям» в компании «Интурист».
— Если ограничений по перевозке не будет, то чартеры туроператоров вместо Антальи и Даламана с Бодрумом полетят в Хургаду и Шарм-эль-Шейх. Таким образом, мы можем рассчитывать на 0,5 млн туристов в первый месяц открытия направления, — сообщили в пресс-службе туроператора.
Круги Хургады_1
Пляжи около старого города в Шарм-эль-Шейхе
Фото: РИА Новости/Алексей Витвицкий
По сравнению с показателем 2015 года, спрос на отдых в Египте вырастет как минимум вдвое, полагает гендиректор Tez Tour Воскан Арзуманов.
— В условиях ограниченного предложения и отсутствия альтернатив в виде других чартерных направлений количество бронирований туров в Египет с заездами в апреле и мае может превысить аналогичный показатель 2015 года как минимум в два раза, — сказал он «Известиям». — Такой интерес к стране объясняется в первую очередь демократичной ценовой политикой отелей, что особенно привлекает путешественников, стремящихся ограничить свои поездки в 2021 году по финансовым причинам. Кроме этого, многие россияне соскучились по курортам Красного моря.
Справка «Известий»
Авиационное сообщение с Египтом было приостановлено в ноябре после крушения 31 октября 2015 года российского лайнера Airbus A321 компании «Когалымавиа» над Синайским полуостровом, жертвами которого стали 224 человека. По итогам расследования было установлено, что причиной катастрофы стал теракт. Ответственность за крушение борта взяла на себя запрещенная в России террористическая организация «Исламское государство».
По словам Воскана Арзуманова, стоимость недельных туров с чартерным авиаперелетом и проживанием в отеле категории 4* с питанием «всё включено» в апреле и мае составит от 50 тыс. рублей на двоих.
Круги Хургады_2
Один из отелей Хургады
Фото: TASS/DPA/Christina Rizk
В компании «Интурист» уточнили, что по сравнению с периодом до закрытия Египта цены на отдых там выросли пропорционально курсу валют — примерно на 50% (в мае–июне 2015 года евро стоил около 60 рублей, сейчас — 92 рубля).
— Средний чек может составить около €650–700 за неделю за пакетный тур на двоих, это примерно 60–65 тыс. рублей. В эту сумму войдут перелет чартером, проживание в отеле наиболее востребованной у россиян категории 4–5* с питанием «всё включено», трансфер. При этом тур в более дешевый отель без питания может обойтись в сумму от 30 тыс. рублей на двоих, — рассказали в пресс-службе туроператора.
Овуляция: день цикла, когда яйцеклетка готова к оплодотворению
Процесс происходит с периодичностью в 21–35 дней в зависимости от длины менструального цикла, приблизительно в его середине. Как правило, через 12–16 (в среднем — через 14) дней после овуляции наступает менструация.
Овуляция: симптомы, которые указывают на готовность к зачатию
В середине менструального цикла происходит овуляция, симптомы которой могут быть и слабо, и ярко выражены в зависимости от индивидуальных особенностей организма:
1) болезненные ощущения внизу живота;
2) усиливается половое влечение;
3) в шейке матки выделяется больше слизи;
4) может измениться цвет выделений.
1. Боли при овуляции
Не все женщины чувствуют боли при овуляции или после нее. Согласно статистике, боли наблюдаются всего у одной из пяти женщин. Почувствовать боль при овуляции можно из-за небольшого кровотечения: фолликул лопается, и, кроме яйцеклетки, из него выходит фолликулярная жидкость, а также небольшие сгустки крови.
Несильные боли при овуляции — нормальное явление.
Болит при овуляции низ живота — там, где находятся яичники. Боль может быть режущей, колющей или схваткообразной. Длительность — около часа, но у некоторых женщин — день или два. Если боли при овуляции сильные, сообщите об этом своему гинекологу.
Яичники работают попеременно: в один месяц фолликул вызревает в правом, в другой месяц — в левом яичнике. По этой причине боли при овуляции ощущаются обычно либо справа, либо слева.
Гинекологи объясняют боли при овуляции тем, что граафовый пузырек растягивает стенки яичника. Также боль во время овуляции связывают с тем, что из лопнувшего фолликула вытекает жидкость. Она стимулирует сокращения матки и маточных труб, что и вызывает боль при овуляции.
Боли после овуляции — не столь распространенное явление.
Если признаки овуляции беспокоят вас, обратитесь к специалисту. Боли после овуляции, например за неделю до месячных, могут быть признаком воспаления яичников или других проблем с репродуктивной системой. Боли при овуляции, до или после нее не обязательно связаны с выходом яйцеклетки: большинство гинекологических заболеваний сопровождается болями разного характера и интенсивности.
2. Усиленное половое влечение
Боли при овуляции незначительно сказываются на сексуальности: половое влечение у многих даже усиливается. Природа сама подсказывает: началась овуляция и зачатие сейчас наиболее вероятно.
3. Выделения при овуляции
Если вас интересует, как определить овуляцию, просто понаблюдайте за своим организмом:
- выделения могут начаться за несколько часов перед овуляцией и продолжаться до двух дней;
- выделения при овуляции становятся более жидкими по сравнению с выделениями до и непосредственно после месячных.
Жидкие выделения — это один из признаков, по которым вы можете определить, что у вас началась овуляция, и беременность наиболее вероятна. При этом они похожи на яичный белок и должны «растягиваться» между пальцами.
4. Изменившийся цвет выделений
Цвет выделений может быть красноватым и выглядеть как небольшое кровотечение либо розоватым
Обратите внимание: крови не должно быть много. Маточные кровотечения могут быть опасны для жизни, например в случае, если у миомы матки перекручивается ножка
Вышеперечисленные симптомы позволяют определить приблизительные дни овуляции. Если выделения стали более жидкими, это не обязательно означает, что прошла овуляция.
10 ДПП – тест
Отрицательный результат аптечного теста на беременность еще не свидетельствует о неуспешном проведении процедуры ЭКО. Эмбрион начинает продуцировать ХГЧ, начиная с 7-го дня после пересадки. Спустя 3-е суток в организме накапливается недостаточное количество гормона, которое невозможно определить с помощью «домашнего» теста.
Анализ на содержание ХГЧ должен проводиться только репродуктологом в амбулаторных условиях. Для этого осуществляется забор венозной крови, после чего определяется сывороточная концентрация хорионического гонадотропина. Высокий уровень гормона свидетельствует о наступлении и нормальном течении беременности.
Биохимические маркеры
В стандарты диагностики входят два маркера: фолликулостимулирующий гормон (ФСГ) и антимюллеровский гормон (АМГ).
Фолликулостимулирующий гормон (ФСГ) — гликопротеиновый гормон, который вырабатывается и накапливается в передней доле гипофиза и влияет на функцию половых желез, в частности на рост и созревание фолликулов. Его базальная концентрация увеличивается на 2–4 день цикла и зависит от уровня эстрадиола и ингибина В, а также возраста женщины. Результаты теста варьируются в зависимости от цикла, но анализ получил широкое распространение из-за своей простоты и доступности.
Причины
Нарушение цикла – это, как правило, не самостоятельная болезнь, а результат других проблем или изменений в организме.
- Гормональные сбои или отклонения. Это самая распространенная причина, вызывающая нарушения менструального цикла. Что неудивительно, ведь именно эндокринная система полностью регулирует менструальный цикл. Причем вызвать сбой могут не только колебания уровня половых гормонов, но и пониженная или повышенная выработка гормонов щитовидной железы, надпочечников, гипофиза. Однако примерно у 70 % женщин репродуктивного возраста нарушения цикла вызывает повышенный уровень пролактина (гиперпролактинемия). На втором месте среди гормональных причин – изменение работы гипофиза, при которой ухудшается экскреция фолликулостимулирующего и лютеинизирующего гормонов или их нормальное соотношение, необходимое для овуляции.
- Климакс. Сокращение цикла и его нерегулярность – одно из проявлений климакса. Во время климакса снижается выработка половых гормонов, их соотношение, цикл становится короче, постепенно месячные прекращаются совсем. Надо помнить, что климакс – нормальное состояние, а не болезнь. Он наступает у всех женщин. Однако появление нерегулярного цикла еще не говорит о климаксе.
- Хронический стресс. Отчасти эта причина пересекается с гормональными нарушениями. Во время стресса в кровь выбрасывается высокая порция пролактина, при постоянных стрессах уровень пролактина будет постоянно высоким.
- Заболевания нервно-психической сферы. Нарушения психиатрического спектра также нередко сцеплены с гормональными проблемами.
- Инфекционно-воспалительные заболевания половых органов, кисты яичников, миомы. Естественно, что любое заболевание половой системы так или иначе скажется на ее работе. При подъеме температуры, которое сопровождает воспалительные заболевания, может нарушиться овуляция, при инфекции половых органов проблемы могут затронуть яичники и матку.
- Нарушения питания – истощение или ожирение. При недостаточном весе снижается активность половых гормонов, поскольку организм «понимает», что в условиях недостатка питания не получится выносить, родить и выкормить жизнеспособное потомство. Повышенный вес создает проблему для правильной работы большинства органов и систем.
- Прием лекарств: гормональные средства, в том числе противозачаточные средства, кортикостероиды, антикоагулянты, транквилизаторы, антидепрессанты. Эти препараты угнетают различные функции эндокринной и половой системы.
Установить причину нарушений менструального цикла и способы вернуть его в норму без дополнительного обследования не всегда возможно. Поэтому если цикл начал отличаться от привычного по любому из параметров, обязательно следует посетить гинеколога.
Первичное обследование при нарушениях менструального цикла включает сбор анамнеза (частота половой жизни, методы контрацепции, прием лекарств), внешний осмотр (позволяет составить представление о нервозности, уровне стресса, возможности анемии), гинекологический осмотр и взятие мазков, УЗИ малого таза, анализы крови – общий, биохимический, гормональный.
После проведения обследования врач определит, что вызвало сбои и как можно нормализовать цикл, либо же назначит уточняющие обследования и, возможно, направит к другим специалистам.
Диагностика ановуляторного цикла
Измерение базальной температуры. Женщина измеряет температуру в прямой кишке каждое утро, не вставая с постели, и составляет график, на котором отмечаются температурные показатели.
При нормальном трехфазном менструальном цикле температура в первой его половине держится на уровне 36.6–36.7 градусов, затем постепенно снижается и во время овуляции падает до 36.0–36.2 градусов. После выхода яйцеклетки базальная температура опять поднимается, достигая на 24-25 день цикла примерно 37.0 градусов, а затем опять снижается. Перед критическими днями она держится на уровне 36.5–36.6 градусов.
При отсутствии овуляции цифры базальной температуры более ровные и стабильные. Температура практически не падает ниже 36.4 и не повышается выше 36.8. Небольшие колебания не имеют выраженных фаз, как при нормальном графике.
Этот метод диагностики не подходит женщинам, страдающим воспалительными процессами малого таза, поскольку они будут искажать температурные данные.
Тест на овуляцию, напоминающий применяемый при беременности. Тестирование основано на определении лютеинизирующего гормона (ЛГ), вызывающего овуляторный процесс. Однако для положительного результата полоски на нём должны быть равными по яркости, либо вторая проявившаяся полоса должна быть ярче. При выраженных гормональных сбоях, сопровождающихся нарушением выработки ЛГ, вторая полоска во время менструального цикла может не проявиться совсем или быть очень бледной.
Тестирование и измерение базальной температуры только фиксируют отсутствие овуляции. Чтобы выявить ее причину, потребуется более сложное обследование, которое можно пройти только в клинике.
Для постановки диагноза проводится гинекологическое обследование, во время которого определяется состояние матки и других репродуктивных органов:
- При ановуляторном цикле, сопровождающемся увеличением концентрации женских гормонов – эстрогенов, матка плотная, увеличенная, с приоткрытой шейкой.
- При недостатке эстрогенов матка небольшая, конической формы, с длинной узкой шейкой.
- При наличии воспалительных процессов, опухолей и кист яичников определяются увеличенные органы с уплотнёнными участками.
Для уточнения диагноза назначаются:
- Анализы на гормоны – ЛГ, ФСГ, пролактин, эстрадиол. Такие обследования проводятся несколько раз за месяц, чтобы выяснить колебание гормонального фона, вызвавшее отсутствие овуляции.
- Биохимия крови, выявляющая нарушения работы внутренних органов.
- УЗИ малого таза, позволяющее обнаружить воспалительные процессы, кисты и опухоли репродуктивной сферы.
- УЗИ брюшной полости, назначаемое при подозрении на патологии внутренних органов.
- Фолликулометрия – контроль роста и развития фолликулов, проводимый с помощью УЗИ. Для этого женщине назначают несколько ультразвуковых диагностических процедур. Отсутствие ростовой динамики фолликулов или торможение овуляции указывают на ановуляторный цикл.
- Диагностическое выскабливание гипертрофированного эндометрия. В полученных образцах обнаруживается выраженное изменение слизистой. Процедура оказывает лечебный эффект. Во время нее снимается разросшийся слизистый слой, что прекращает затяжные кровотечения, возникающие при таком нарушении. На месте снятого наружного функционального слоя эндометрия проявляется новый, чистый, лишенный патологических очагов.
- Ультразвуковое обследование щитовидной железы и надпочечников, в которых могут быть выявлены опухоли, узлы или другие патологические участки, влияющие на выработку гормонов.
Коронавирус и ЭКО
Как и в случае с естественным оплодотворением, влияние коронавирусной инфекции на ЭКО и последующую беременность является недостаточно изученным. Однако, у современной медицины есть сведения о воздействии более изученных инфекционных заболеваний на экстракорпоральное оплодотворение и вынашивание ребенка. По аналогии с ними можно предварительно заключить, что для женщин, проходящих процедуру ЭКО (а также для их будущих детей), SARS-CoV-2 представляет меньшую опасность, чем для матерей, зачавших естественным путем. Обусловлено это следующими причинами:
- Прохождение тестов на Covid. Женщина, планирующая выполнить процедуру ЭКО, в обязательном порядке проходит предварительное обследование на выявление коронавирусной инфекции. Естественное зачатие – более спонтанный и практически неконтролируемый процесс, не предполагающий сдачи анализов на это заболевание, из-за чего половые партнеры чаще всего не знают достоверно о наличии или отсутствии у себя вируса.
- Раннее развитие эмбриона вне организма матери. При естественном зачатии оплодотворение и первые дни развития плода проходят в материнском организме. В этом случае остановить имплантацию эмбриона в матку невозможно, если у матери был выявлен Covid. При экстракорпоральном оплодотворении зачатие и раннее (первые 5-6 дней) развитие зародыша проходят вне тела матери, в специальном стерильном инкубаторе. Если в этот период оба родителя заболели коронавирусом, врач остановит процедуру ЭКО и законсервирует эмбрион – позже он будет пересажен после того, как заболевшие супруги вылечатся, а тесты покажут у них отсутствие возбудителя.
- Профилактические меры. Если беременность незапланированная, о ней обычной узнают через 2-3 недели после зачатия, когда проявляются ее первые признаки. Соответственно, профилактические меры по предотвращению заражением коронавирусом принимаются будущими родителями с запозданием. При прохождении ЭКО вся профилактика выполняется заранее, поэтому риск передачи вируса эмбриону существенно ниже.
Таким образом, важнейшим преимуществом ЭКО перед естественной беременностью в плане защиты от инфекционных заражений, является постоянный врачебный контроль на всех этапах процедуры – от подготовки до непосредственно оплодотворения и пересадки эмбриона.