Причины сухости кожи
Содержание:
- На что еще следует обращать внимание при выборе лосьона для лица
- Причины появления
- Кому можно пользоваться дегтярным мылом
- Почему шелушится кожа на лице, руках, теле?
- Сухая экзема
- Инфекционно-воспалительные заболевания
- Лечение
- Возможные причины болезненного шелушения кожи
- Признаки шелушения кожи
- Как лечить трещины на ступнях?
- Причины сухости кожи
- Способы лечения болезни избранных
- Какие витамины принимать при пигментации?
- Кожные заболевания похожие на стрептодермию
- Причины развития стрептодермии
На что еще следует обращать внимание при выборе лосьона для лица
Состав. Все ингредиенты средства должны быть безопасными. Впрочем, это не означает, что продукт должен быть полностью натуральным: наличие некоторых химических элементов в его составе является неизбежным. И даже определение «лосьон с кислотами» не должно вас смущать, ведь многие кислоты, такие как гиалуроновая, имеют природное происхождение. Проверить безопасность лосьона можно как в интернете, так и обратившись за советом к опытному косметологу.
Количество натуральных ингредиентов. Из предыдущего пункта вытекает утверждение, что чем меньше «химии» в косметическом продукте — тем лучше для кожи. Впрочем, у органики существуют и свои минусы — к примеру, чрезмерно «природный» состав лосьона может привести к возникновению аллергии. Кроме того, свойства практически любого продукта скоротечны, и, как следствие, он имеет малый срок хранения. И конечно же, от чистоты состава лосьона, за редким исключением, зависит его цена: чем больше натуральных экстрактов и масел — тем выше стоимость флакончика.
Консистенция. В стандартном варианте лосьон для лица представляет собой прозрачную либо немного подкрашенную «водичку». Реже производители предлагают пользовательницам продукты в виде сыворотки или молочка, по тем или иным причинам отходя от «классики». Так или иначе, консистенция лосьона — дело исключительно вашего удобства и вкуса.
Объем. Расход у лосьона довольно большой, и это стоит учитывать, выбирая флакон: чем он меньше — тем быстрее вам придется приобретать следующий. Особенно актуальным данный вопрос становится при выборе дорогих, люксовых средств.
Запах. Тенденции на рынке косметических и космецевтических средств таковы, что производители уходят от включения в лосьоны резких и стойких парфюмерных отдушек и предлагают приятные натуральные и ненавязчивые ароматы, получаемые при добавлении в рецептуру растительных и цветочных экстрактов.

Федеральное агентство новостей  / 
Причины появления
Основная причина возникновения просянки на лице – это избыточное образование клетками кератина. Предположительно, в коже появляется множество новых клеток, выделяющих кератин, а отшелушивание старых происходит все реже. Избыток кератина превращается в сгусток, который затем становится кистой.
Причин у этого может быть множество. Так, милиумы может вызывать:
-
гормональный дисбаланс;
-
нарушение метаболических процессов;
-
гиперкератоз;
-
патологии щитовидной железы;
-
негативное длительное воздействие солнечных лучей;
-
болезни пищеварительных органов;
-
неправильное питание, регулярное употребления жирной и жареной пищи в больших количествах, практически полное отсутствие в рационе клетчатки, недостаток важных витаминов и т.д.;
-
заболевания поджелудочной железы и надпочечников, приводящие к гормональным сбоям.
К слову, гормональный дисбаланс – частая причина появления просянки не только у взрослых, но и у детей, в частности, у новорожденных. Во время родов организм ребенка переживает гормональный криз, вследствие чего и появляются милиумы. Но если у взрослых без удаления они не проходят, то у малышей исчезают примерно через месяц после появления на свет.
Кому можно пользоваться дегтярным мылом
Дерматологи советуют применять дегтярное мыло при некоторых заболеваниях не как основной метод лечения, а как дополнение к нему. Итак, дегтярное мыло можно использовать:
1. При псориазе, дерматите и экземе. Дегтярное мыло помогает уменьшить зуд и шелушения, заживляет микроранки и улучшает питание кожи.
2. При заболеваниях кожи головы — себореи, перхоти и т.д.
3. При грибковых заболеваниях ног. Для профилактики грибка рекомендуется тщательно промывать ноги и ногтевые пластины дегтярным мылом после посещения бассейна, бани и т.д. Для лечения грибка ногтевую пластину тщательно намыливают и оставляют на ночь (надев носки или забинтовав).
4. Для лечения педикулеза. Дегтярное мыло считают одним из самых эффективных средств для избавления от вшей.
5. Для профилактики гриппа. Дегтярное мыло используют в качестве альтернативы оксолиновой мази, смазывая им слизистую оболочку носа.
6. При травматических повреждениях кожи, ранах и обморожениях. Дегтярное мыло помогает заживлять трещины на пятках.
7. Можно ли пользоваться дегтярным мылом при угревой сыпи и акне – отвечает Юлия Гагарина.
Использовать дегтярное мыло при лечении акне – это все равно что лечить экзему листом подорожника. Даже хуже, потому что антибактериальные свойства дегтя сильно нивелируются действием щелочи (мыла). Ситуация на лице может на время улучшиться, а потом – ухудшиться (особенно если принимать его систематически).
Дегтярное мыло подходит для мытья рук/ног (как противогрибковое и антибактериальное средство) и профилактики педикулеза. Использовать против перхоти МЫЛО – нельзя. А вот шампунь с березовым дегтем можно. Еще надо учесть, что деготь – это потенциальный аллерген. Сейчас его ограничивают в использовании в ЕС, потому что древесный деготь (а он бывает из березы, сосны, можжевельника) содержит канцерогены (они дают характерный запах). Деготь каменноугольный вообще запрещен из-за этого. Поэтому прежде, чем использовать дегтярное мыло, хорошо взвесьте возможную пользу и возможный вред.
Как видим, дегтярное мыло имеет как плюсы, та и минусы. Помните, дегтярное мыло – это помощник при различных кожных заболеваниях, но не лекарство. Оно не лечит.
Материалы по теме:
- Идеальный макияж глаз и бровей: гид по апрельским beauty-новинкам от Yves Rocher
- Весенний уход: подборка лучших beauty-новинок для лица, тела и волос
- Beauty-утро с Анастасией Цымбалару: секреты красоты актрисы
- Beauty-утро с Ольгой Морозовой: секреты красоты актрисы
- Интервью с основательницей Marie Fresh Cosmetics: о сохранении молодости, базовом уходе и экологичности
- «Акне — это болезнь, и лечить ее должен врач-дерматолог»: все о борьбе с акне, аппаратной терапии, постакне
- Тканевые маски для лица: как выбрать и в чем отличия
- Как убрать носогубные складки: 4 лайфхака
- Как применять касторовое масло: все полезные свойства касторки
- Медовые маски для лица на все случаи жизни: лучшие рецепты
Beauty-редактор
Почему шелушится кожа на лице, руках, теле?
Сухость кожи может быть общей или локальной в зависимости от вызвавших ее причин.
-
При заболеваниях и авитаминозах обычно сохнет вся кожа.
-
На руках кожа сохнет при работе с землей, водой или химическим средствами.
-
На лице — при использовании неподходящей косметики.
-
Причиной сухости кожи тела может стать любовь к водным процедурам — липидный слой смывается и не успевает восстанавливаться.
Также кожа регулярно подвергается воздействию окружающей среды. Солнце, холод, недостаточная или чрезмерная влажность воздуха — все это раздражает кожу и негативно сказывается на ее состоянии.
Сухая экзема
Иногда белые сухие шелушащиеся пятна на коже ног могут говорить о сухой экземе. При этом заболевании сначала возникает сухость и стянутость кожи, затем присоединяется шелушение и нестерпимый зуд, могут возникать трещины. Кроме ног часто поражаются кисти рук, пространство между пальцами и даже лицо.
Причинами сухой экземы могут быть бактериальные и грибковые инфекции, аллергены, синтетическая одежда, несоблюдение гигиены и другие факторы.
Как вы видите, появление на коже сухих пятен может быть обусловлено самыми разными причинами. Большую роль играют особенности работы иммунитета и склонность к аллергическим реакциям
Но в любом случае при появлении сухих пятен важно обратиться к дерматологу и установить причину такого состояния кожи.
5 июля 2020
Инфекционно-воспалительные заболевания
Инфекционные заболевания полости рта включают в себя гингивит, глоссит, стоматит и фарингит.
Фарингит
Фарингит – это воспаление слизистых оболочек глотки, сопровождающийся дискомфортом, болью и першением в горле, общим недомоганием, повышением температуры тела.
Фарингит может быть вызван вдыханием химических загрязнителей, табачного дыма, холодного воздуха либо инфекционным процессом (пневмококк).
Фарингит
Диагностика недуга состоит в осмотре горла и взятии мазка. Прием антибиотиков назначается в сложных ситуациях, в основном достаточно горячих ножных ванн, диетического питания, согревающих шейных компрессов, ингаляций, полосканий.
Глоссит
Глоссит – это воспаление, изменяющее оттенок и структуру языка. Глоссит нередко вызван инфицированием полости рта при злоупотреблении горячими или спиртными напитками, острой пищей, при ожогах и травмах языка и рта, при отказе от гигиены ротовой полости.
Первичными симптомами недуга является дискомфорт и жжение. Вскоре появляется сильное покраснение языка, усиление слюноотделения, притупление (отсутствие) вкусовых ощущений.
Глоссит
При отсутствии лечения глоссит приводит к сильной отечности языка, что создает помехи для общения и потребления пищи. Нередко на поверхности языка появляются наросты.
Лечением глоссита включает в себя прием медикаментов и особое питание (полужидкие блюда).
Гингивит
Гингивит – это воспаление десенной слизистой оболочки. В группе риска находятся беременные женщины и подростки. Специалисты выделяют 4 разновидности недуга:
- Язвенно-некротический гингивит. Характеризуется появлением язв и некроза, неприятным запахом изо рта, общей слабостью, повышенной температурой тела, увеличением лимфатических узлов, сильной болезненностью;
- Катаральный гингивит. Характеризуется появлением отека, зуда, кровоточивости десен;
- Атрофический гингивит. Характеризуется появлением острой реакции зубов на горячее и холодное, оголением зуба, снижением уровня десны;
- Гипертрофический гингивит. Характеризуется увеличением десенных сосочков, легкой болезненностью и кровоточивостью десен.
Быстрое излечение данного недуга возможно лишь при своевременном начале лечения. Главное здесь – устранить зубной налет и снять воспаление при помощи полосканий и специальных препаратов.
Гингивит
Стоматит
При стоматите инфицирование организма может происходить разными способами, например, в ходе механической травмы. После этого начинается образование язв, характерных для данного недуга и локализованных на внутренней стороне губ и щек, под языком и в его корне. Язвы имеют круглую форму, пленку в центре и ровные края, они неглубокие, но довольно болезненные.
Стоматит
В ходе лечения стоматита стоит отказаться от зубных паст и средств для полоскания ротовой полости с содержанием лаурилсульфата натрия. Для снятия боли используются анестезирующие средства, для удаления пленки – обеззараживающие и противовоспалительные препараты.
Отличия герпеса и стоматита
Специалисты перечисляют три важных отличия между двумя недугами со схожими симптомами:
- Герпес поражает прилегающие к костям ткани, стоматит – мягкие ткани
- При герпесе язвы образуются из лопнувших пузырьков, при стоматите язвы есть изначально
- Герпес всегда возникает на одних и тех же местах, стоматит охватывает новые области
Лечение
Как избавиться от просянки – вопрос сложный. Сделать это непросто, а в домашних условиях – практически невозможно и очень опасно. Так как она не представляет опасности, лучше не воздействовать на нее. Однако если милиумы стали эстетической проблемой, удалить их поможет косметолог.
Есть несколько причин отказаться от собственноручного удаления кист. Во-первых, если вы будете воздействовать нестерильными инструментами или руками, возникнет шанс занесения инфекции. Во-вторых, у вас может не получиться – просянки покрыты толстым слоем кожи, поэтому вскрыть их пальцами сложно. Неправильное воздействие может привести к образованию рубца – еще большего косметического дефекта.
Косметолог или дерматолог более эффективно уберут образование. Чаще всего используется механический способ удаления. Специалист вскроет оболочку милиума и уберет кератиновый сгусток – ее содержимое. Процесс происходит либо при помощи стерильной иглы, которой прокалывают кожу и, поддевая кисту, выталкивают ее через образованные отверстия. Либо с использованием специального инструмента для кюретажа – кюретки, похожей на ложечку. Ею выскабливают милиум. Такой метод дает возможность удалить его полностью, не оставляя остатков, которые могут превратиться в новую кисту.
Для лечения просянки также могут использовать электро- или лазерную коагуляцию.
Возможные причины болезненного шелушения кожи
Красная, раздраженная и воспаленная кожа, поврежденная солнцем, медленно отслаивается, обнажая новую кожу под ней.
Лекарства
Шелушение кожи может быть побочным эффектом лекарств. Всегда узнавайте о побочных действиях препарата до его применения.
Себорейный дерматит
Хотя это состояние обычно поражает кожу головы, оно также может развиваться на лице и вызывать шелушение, зуд, покраснение отдельных участков.
Экзема
Аутоиммунное заболевание, характеризующееся красными или коричневыми чешуйчатыми пятнами, а также шелушением, которое часто возникает на лице.
Псориаз
Хроническое заболевание, характеризующееся белыми чешуйчатыми участками кожи, которые могут покраснеть и отслоиться. Пятна от псориаза бывают болезненными.
Гипотиреоз
Возникает, когда организм не вырабатывает достаточное количество гормонов щитовидной железы. Может вызывать усталость, увеличение веса, истончение волос и шелушение кожи.
Розацеа
Хроническое заболевание кожи, которое может привести к разрыву кровеносных сосудов. Сопровождается опуханием, покраснением и шелушением кожи лица.
Стафилококковые и грибковые инфекции
Эти опасные инфекции заявляют о себе головными болями, усталостью и воспалением кожи в месте заражения.
Аллергическая реакция на косметику или средства по уходу за кожей также может вызывать зуд и шелушение кожи.
Если вы подозреваете у себя одно из вышеописанных заболеваний, не занимайтесь самолечением, а как можно скорее обратитесь к врачу.
Признаки шелушения кожи
В норме тело человека ежедневно теряет и заменяет новыми 30-40 тысяч клеток кожи.
Омертвевшие клетки покрыты тонкой пленкой кожного сала — себума. Они образуют роговой, самый верхний слой эпидермиса. Эта смесь клеток и жира помогает удерживать воду в более глубоких слоях кожи и является первым защитным барьером нашего тела. Если роговой слой поврежден и влага выходит наружу или процесс обновления клеток кожи идет не так, как надо, начинается шелушение.
Когда клетки верхнего слоя кожи отмирают, они начинают отслаиваться. Обычно это происходит незаметно для человека, так как старые и новые клетки сменяют друг друга постепенно. Но если на поверхности кожи не хватает себума, кожа сохнет, количество мертвых клеток сильно увеличивается, и однажды вы замечаете маленькие тонкие чешуйки белого цвета.
Причинами шелушения также могут быть старение, воздействие солнечного света и агрессивных химикатов, некоторые лекарства и определенные заболевания.
Часто шелушение носит временный характер. Например, появляется только зимой. Но если у вас сухая кожа, шелушение может быть ее обычным состоянием. Признаки и симптомы сухой кожи зависят от вашего возраста, здоровья, места проживания и даже времени, проведенного на открытом воздухе. Однако есть несколько неизменных пунктов, наличие которых позволяет заподозрить у себя эту особенность:
-
Ощущение стянутости кожи, особенно после душа или плавания
-
Грубость и шероховатость кожи на ощупь
-
Серый, пепельный оттенок кожи
-
Легкий зуд
-
Трещины
В молодости сухая кожа нежная, бархатистая, поры на ней незаметны. Чтобы понять, что кожа нуждается в дополнительной защите и специальном уходе, можно провести простой тест: слегка надавите пальцами на ее поверхность. Если ямки остаются продолжительное время, значит, кожа сухая и требует соответствующего к себе отношения, даже когда на первый взгляд никаких проблем нет.
В большинстве случаев от недостатков сухой кожи избавляет правильное питание и регулярный косметологический уход. Но некоторые ситуации требуют внимания дерматолога. Обратитесь к врачу, если:
-
Ваша кожа не улучшается, несмотря на все ваши усилия
-
На коже видны покраснения
-
Сухость и зуд мешают спать
-
У вас есть открытые язвы или инфекции от царапин
-
У вас есть большие участки шелушащейся кожи
Как лечить трещины на ступнях?
Для восстановления кожи необходимо комплексное лечение у подолога, включающее:
- выяснение причины появления трещин на стопах ног;
- правильный уход;
- подбор смягчающих, питательных мазей, кремов для стоп от трещин;
- ванночки для ног, парафинотерапию;
- кератолитические средства для удаления омертвевшей кожи;
- аппаратный педикюр.
Часто трещины на стопах – это результат неполадок внутри организма. Например, эндокринных, сосудистых или нервных нарушений, недостатка витаминов, минералов
Важно установить и по возможности устранить причины трещин на ступнях ног вначале лечения. Это облегчит восстановление здоровой структуры кожи, поможет предупредить формирование новых разрывов в будущем
Если трещины на стопах появляются регулярно, нужно проверить состояние здоровья.
Одно из основных лечений – аппаратный педикюр.
Это безопасный метод, который:
- без травм удалит ороговевшие участки;
- истончит жесткие края трещин;
- ускорит регенерацию тканей;
- сделает кожу мягче, эластичнее.
Рекомендуется выполнять процедуру регулярно, раз в 3 – 4 недели.
Для лечения трещин на стопах и подошвах ног как вспомогательные средства используют парафинотерапию, ванночки для ног. Парафин создает на поверхности кожи пленку, которая обеспечивает защиту, увлажнение. Ванночки способствуют размягчению загрубелой кожи, но возможность их применения и состав надо обсудить с врачом, так как не всегда они разрешены.
Для ухода за кожей несколько раз в день наносят питательные, увлажняющие, лечебные кремы от трещин в ступнях. Отзывы о таких средствах разных фирм есть в интернете, но выбирать их нужно по совету врача. В сложных случаях рекомендуют купить мази и кремы от трещин в ступнях с заживляющим, противовоспалительным, антисептическим, регенерирующим действием. При инфекции применяют антибактериальную или противогрибковую терапию в зависимости от типа возбудителя.
При слишком толстом слое грубой, сухой кожи, распространяющейся на большие участки стопы, применяют средства с ретиноидами, кератолитиками. Они удаляют омертвевшие частицы кожи, ускоряют ее обновление.
В состав кератолитических мазей входят:
- мочевина;
- салициловая, молочная кислота;
- альфа-гидроксикислоты;
- фруктовые кислоты.
При глубоких трещинах нужно временно ограничить ходьбу, занятия спортом, чтобы уменьшить давление, трение, которое оказывается на травмированный участок. Если ограничить физическую активность не получается, используют ортезы, супинаторы, стельки или пластыри. Они помогают перераспределить нагрузку, защитить проблемную зону.
Причины сухости кожи
Частая причина патологической сухости кожи — атопический дерматит. Подробнее об этом заболевании вам расскажет врач-дерматолог. Но с ощущением дискомфорта и стянутости иногда сталкиваются и те, кого эта проблема обычно не беспокоит. Что именно делает кожу сухой?

Уход при атопическом дерматите у детей и взрослых
-
1
Очищающие средства с агрессивными поверхностно-активными веществами (ПАВ) в составе разрушают гидролипидную мантию кожи.
-
2
Увлажняющий крем оказался для вас недостаточно насыщенным, или коже не хватает питания, чтобы удержать влагу внутри.
-
3
Суровые погодные условия, например, зной при повышенной сухости воздуха или заморозки в сочетании с ледяным ветром подрывают защитный потенциал кожи.
-
4
Недостаточная влажность воздуха в помещении — распространенная в наших широтах проблема, когда включают центральное отопление.
-
5
Одежда из синтетических тканей и шерсти может вызвать дискомфорт, зуд и шелушение кожи тела, если она склонна к сухости, особенно зимой.
-
6
Горячий душ является одним из главных провокаторов сухости кожи тела, так как вода высокой температуры, особенно при продолжительном контакте, разрушает гидролипидный барьер — защитную мантию, которая удерживает влагу в клетках кожи.
-
7
Несбалансированное питание, отсутствие в рационе жирных кислот и недостаток белков могут привести к сухости кожных покровов — и лица, и тела.
-
8
Некоторые виды гормонального лечения или употребление ретиноидов провоцируют сильную сухость кожи. Придется переждать, пока этот побочный эффект исчезнет, сглаживая его проявление с помощью косметических средств.
Способы лечения болезни избранных
А есть ли на сегодняшний день способ, который гарантирует стопроцентное выздоровление? Ответить на этот вопрос мы попросили Татьяну Сухову, врача-дерматолога высшей категории московской клиники.
— Лучших результатов в лечении заболевания добились кубинские врачи. Способ заключается введении внутримышечных инъекций с витаминами в депигментированные участки. Но даже он не справляется с болезнью окончательно. Сейчас активно рекламируется лечение витилиго на Мертвом море. Израильские врачи смогли получить пигмент на белом пятне, но это, увы, не всегда выглядит красиво и опять-таки не гарантирует полного исцеления. В нашей стране наиболее эффективным методом в лечении витилиго считается сочетание УФО- и ПУВА-терапии с применением фотосенсибилизирующих препаратов. В результате удается «оживить» белые пятна, но, к сожалению, избавиться от них полностью не получится.
Юлия ЛАВРИНЕНКО
Народная помощь
Среди практикующих врачей есть и такое мнение: витилиго не болезнь, а лишь косметический дефект кожи. А значит, относиться к нему нужно как к обычной пигментации, используя фитотерапию, а также маскируя пятна обычным тональным кремом. Если подобрать оттенок, схожий по цвету со здоровым участком кожи, то витилиго никто и не заметит. Только при условии, что это средство будет одобрено врачом, поскольку многие тональники содержат микровещества, влияющие на пигментацию, и могут усилить процесс развития болезни.
Какие витамины принимать при пигментации?

Как правило, образование пигментных пятен, а также сосудистых звездочек повествует о недостатке витамина С (аскорбиновой кислоты). Он, как и витамины А и Е, обеспечивает покрову надежную защиту от ультрафиолета и негативных внешних факторов, препятствует преждевременному старению и предотвращает пагубное воздействие свободных радикалов. Кроме того, аскорбиновая кислота ускоряет процесс заживления повреждений, стимулирует выработку коллагена, отбеливает кожу и повышает ее иммунитет.
Чтобы кожа вновь засияла здоровьем, а ее цвет выровнялся и приобрел матовый оттенок, важно ежедневно восполнять запасы витамина С, ведь организмом он не синтезируется. В столь нелегком деле помогут не только цитрусовые, также аскорбиновой кислотой богаты ягоды шиповника (сухие и свежие), красный сладкий перец, облепиха, смородина черная, брюссельская и цветная капуста, киви, ананас, папайя, земляника и др
Содержится витамин С и в зелени, например, в укропе, петрушке, черемше, шпинате, хрене, сельдерее и щавеле.
Также витамин С следует использовать наружно в составе косметических средств, в том числе кремов и сывороток
Так, если перед вами стоит цель минимизировать выраженность морщин и придать коже упругость, стоит обратить внимание на кремы, включающие водорастворимую форму витамина С, например, натрия аскорбил фосфат. При этом концентрация витамина С не должна превышать 10%
Отлично, если в союзе с аскорбиновой кислотой выступают дополнительные компоненты, которые усиливают действие друг друга. К таковым причисляют гиалуроновую кислоту, витамин Е, алоэ вера и феруловую кислоту.
Кожные заболевания похожие на стрептодермию
Диагноз стрептодермии устанавливается не только по внешним проявлениям болезни, а на основе анализов. Есть другие кожные патологии, по внешним признакам очень схожие. Схема лечения для них совершенно иная:
- Атопический (аллергический) дерматит. Высыпания похожи на стрептодермию. Однако кожа зудит не только в области высыпаний. Признаки интоксикации отсутствуют. В анамнезе будет выявлена аллергия. Появляется болезнь при контакте с аллергеном.
- Экзема. Также появляются участки кожи с покраснением или посинением. Место поражения зудит. Больной ощущает постоянный сильный зуд. Появляется при контакте с аллергеном или является осложнением при хронической стрептодермии.
- Опоясывающий лишай или герпес. Это вирусное заболевание, вызываемое вирусом герпеса. Высыпания в области живота, пояса, далее распространяется по всему телу. Начинается с высокой температуры, головной боли, слабости. Гнойнички имеют внутри прозрачную жидкость, они группируются, создавая островки. Опоясывающий лишай вызывает очень болезненное состояния, даже иногда требуется обезболивание сильнодействующими препаратами.
- Ветрянка. Это вирусное заболевание. Начало быстрое, высыпания возникают на разных участках тела и быстро распространяются повсюду. Гнойнички содержат внутри прозрачное содержимое. Болезнь протекает с общей интоксикацией организма, лихорадкой и повышенной температурой тела. Если появляется гной и желтая корочка, значит, присоединилась бактериальная инфекция.
- Стафилококковая пиодермия. Она разрушает сальные железы и может перерасти в фурункулез. Наиболее подвержены лобок, волосистая часть головы, конечности, подбородок.
- Отрубевидный лишай. Он характеризуется наличием розовых, красных или коричневых пятен. Иногда они бывают белого цвета. Кожа в месте поражения шелушится. Если капнуть йод на пятно, то оно окрасится в более интенсивный цвет. Обычно таким образом распознают именно этот вид лишая.
Если и другие кожные заболевания, которых насчитывается десятки. Требуется тщательное исследование, чтобы установить вирусную, грибковую, бактериальную сущность болезни.
Полезная информация по теме:
- Диагностика кожных заболеваний
- Лечение кожных заболеваний
- Дерматология — наука о кожных болезнях
- Как проводится консультация дерматолога
- Профилактика кожных заболеваний
- Прием дерматолога
- Осмотр дерматолога
- Детский дерматолог
- Кожный врач
- Платный дерматолог
Причины развития стрептодермии
К причинам возникновения стрептодермии относят:
- Гормональные изменения в организме. Из-за нарушений гормонального фона состояние кожных покровов ухудшается, поэтому риск заражения возрастает.
- Травмы кожи. Кожа защищает от проникновения болезнетворных микроорганизмов. При образовании ссадин, порезов ее защитная функция снижается – стрептококки могут свободно проникнуть в организм.
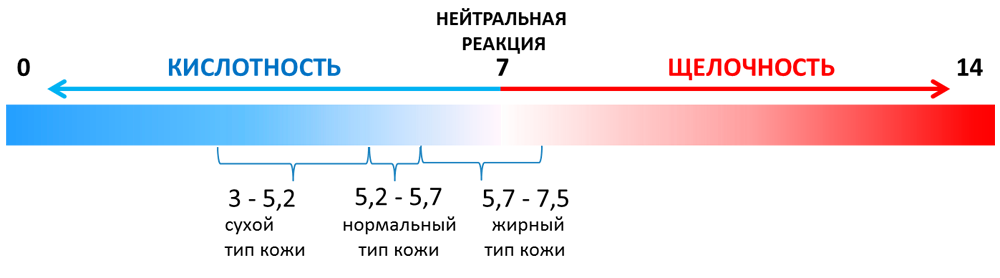
- Изменение рН кожи. В норме кожные железы выделяют на поверхность эпителия вещества, которые в результате соединения с отшелушенными клетками создают защитный слой. Последний обеспечивает защиту от проникновения инфекционных агентов и способствует быстрому восстановлению эпителия при порезах, травмах. Резкое изменение кисло-щелочного баланса кожи может привести к нарушению микрофлоры кожных покровов. Как следствие, риск развития инфекционного процесса увеличится.
Также к стрептодермии склонны пациенты с аллергическими реакциями, проявляющимися дерматитами (крапивница, атопический дерматит, себорейный дерматит).