Сухость кожи у ребенка: в чем причина?
Содержание:
- Почему у ребенка сохнет кожа?
- Изотонические растворы
- Нарушения в работе кишечника
- Неправильный уход
- Кому можно пользоваться дегтярным мылом
- 2.Причины
- Причины высыпаний при дисбактериозе
- Как вовремя распознать атопический дерматит?
- Предраковые новообразования (преканкрозы)
- Причины и симптомы заболевания
- Злокачественные новообразования кожи
- Вопросы и ответы
- 1.Общие сведения
- Ангулярный стоматит у ребенка
- Какие анализы необходимо сдать при шелушении кожи
- Хронический афтозный стоматит
- Правила ухода
- 4.Лечение
- Типы насморка у новорожденных
- 1.Общие сведения
- Незаразные причины
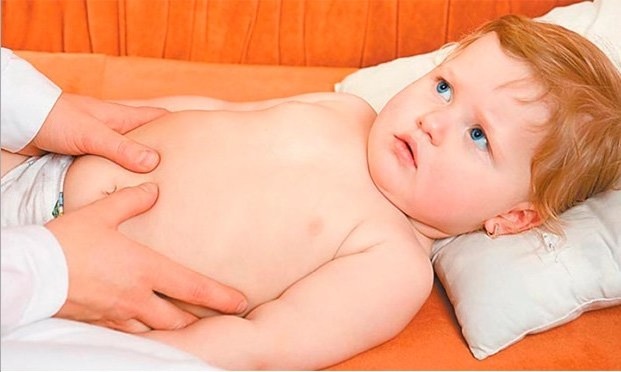
Почему у ребенка сохнет кожа?
Кожа – естественный барьер организма, она первой сталкивается с неблагоприятными факторами, связанными с непогодой, и защищает организм от их воздействия. Когда кожа с ними не справляется, могут возникнуть различные проблемы – шелушение, раздражение и сухость. Эта проблема предстает еще более опасной, если речь идет о коже у ребенка. Детская кожа отличается от взрослой. Она созревает только к 7 годам, а завершается ее формирование лишь в подростковом возрасте1.
До этого и поверхностные слои, и подкожная жировая клетчатка у ребенка тоньше, а значит, кожа в большей степени подвержена неблагоприятным воздействиям факторов среды, склонна терять влагу, пересыхать. Перепады температур, колебания влажности в сочетании с пронизывающим ветром, сухой воздух в помещениях во время отопительного сезона – вот главные внешние причины сухости кожи у ребенка.
Именно они лишают кожу естественной влаги в холодное время года. А ведь в российских регионах оно зачастую длится до 8-9 месяцев в году. Сухая кожа не только причиняет дискомфорт ребенку, но и теряет защитные свойства, снижается и общая иммунная функция организма.
Изотонические растворы
Изотонические (или физиологические) растворы необходимы для увлажнения носовой полости, чтобы убрать ее чрезмерную сухость.
Изотонические растворы изготавливаются с использованием морской воды. Они могут служить средством первой помощи при рините.
Если насморк в самом разгаре, раствором вымывается слизь, прочищается носик ребенка, отек локализуется, облегчается дыхание.
Закапывать раствором носик ребенку можно по 3 — 4 капли через каждые 2 часа.
Такие растворы применяются в качестве профилактики для ухода за слизистыми, размягчения корочек и для подготовки носовых ходов перед закапыванием лечебных препаратов, так как на сухой слизистой, например, противовирусные капли не подействуют.
Нарушения в работе кишечника
Причина шелушения кожи стоп у ребенка бывает связана с дисбактериозом и глистной инвазией. При дисбактериозе затрудняется переваривание пищи, ухудшается усвоение витаминов и других полезных для кожи веществ. Нарушение микрофлоры кишечника часто встречается грудничков, пищеварительная система которых ещё не до конца неразвита, и у деток, принимавших антибактериальные средства. Восстановить баланс полезных и вредных бактерий помогают пробиотики и пребиотики.
Если стопы шелушатся долгое время, не помешает сдать анализ на гельминты. Поражение организма этими паразитами негативно влияет на состояние кожи, провоцирует дисбактериоз, аллергию, снижение иммунитета, другие нарушения.
Неправильный уход
Кожа на ножках у детей чрезвычайно чувствительна к негативным воздействиям. Сухость и шелушение нередко провоцирует обычное мытье ног проточной водой. Например, когда вода жесткая или содержит много хлора. Поэтому после ванных процедур обязательно наносите на стопы увлажняющий, питательный крем или детское масло. Если есть возможность, купите специальную фильтр-насадку для душа, которая задержит хлор и механические примеси. Это предупредит раздражение, защитит кожный покров малыша от пересыхания. Также плохо сказывается длительное купание в горячей воде.
Если у ребенка шелушится кожа стоп ног, причина может быть в тесной, ненатуральной обуви, синтетических колготках, носочках. При контакте с такими материалами кожа «не дышит», потеет, что приводит к шелушению. В большей степени страдает зона между пальцами ног.
Отрицательно влияет на нежную детскую кожу сухой воздух. Многие мамы замечают, что именно зимой, когда в квартире горячие батареи, ладони и стопы у ребенка сильно шелушатся.
Решить проблему можно, если:
- ежедневно использовать увлажняющий крем;
- регулярно проветривать квартиру или дом;
- поддерживать влажность в пределах 40 – 60 % при помощи увлажнителя или подручных средств (мокрые полотенца, простыни на батареях).
Для интенсивного увлажнения, восстановления детской кожи помогают мази с провитамином B5 – Бепантен, Декспантенол.
Кому можно пользоваться дегтярным мылом
Дерматологи советуют применять дегтярное мыло при некоторых заболеваниях не как основной метод лечения, а как дополнение к нему. Итак, дегтярное мыло можно использовать:
1. При псориазе, дерматите и экземе. Дегтярное мыло помогает уменьшить зуд и шелушения, заживляет микроранки и улучшает питание кожи.
2. При заболеваниях кожи головы — себореи, перхоти и т.д.
3. При грибковых заболеваниях ног. Для профилактики грибка рекомендуется тщательно промывать ноги и ногтевые пластины дегтярным мылом после посещения бассейна, бани и т.д. Для лечения грибка ногтевую пластину тщательно намыливают и оставляют на ночь (надев носки или забинтовав).
4. Для лечения педикулеза. Дегтярное мыло считают одним из самых эффективных средств для избавления от вшей.
5. Для профилактики гриппа. Дегтярное мыло используют в качестве альтернативы оксолиновой мази, смазывая им слизистую оболочку носа.
6. При травматических повреждениях кожи, ранах и обморожениях. Дегтярное мыло помогает заживлять трещины на пятках.
7. Можно ли пользоваться дегтярным мылом при угревой сыпи и акне – отвечает Юлия Гагарина.
Использовать дегтярное мыло при лечении акне – это все равно что лечить экзему листом подорожника. Даже хуже, потому что антибактериальные свойства дегтя сильно нивелируются действием щелочи (мыла). Ситуация на лице может на время улучшиться, а потом – ухудшиться (особенно если принимать его систематически).
Дегтярное мыло подходит для мытья рук/ног (как противогрибковое и антибактериальное средство) и профилактики педикулеза. Использовать против перхоти МЫЛО – нельзя. А вот шампунь с березовым дегтем можно. Еще надо учесть, что деготь – это потенциальный аллерген. Сейчас его ограничивают в использовании в ЕС, потому что древесный деготь (а он бывает из березы, сосны, можжевельника) содержит канцерогены (они дают характерный запах). Деготь каменноугольный вообще запрещен из-за этого. Поэтому прежде, чем использовать дегтярное мыло, хорошо взвесьте возможную пользу и возможный вред.
Как видим, дегтярное мыло имеет как плюсы, та и минусы. Помните, дегтярное мыло – это помощник при различных кожных заболеваниях, но не лекарство. Оно не лечит.
Материалы по теме:
- Идеальный макияж глаз и бровей: гид по апрельским beauty-новинкам от Yves Rocher
- Весенний уход: подборка лучших beauty-новинок для лица, тела и волос
- Beauty-утро с Анастасией Цымбалару: секреты красоты актрисы
- Beauty-утро с Ольгой Морозовой: секреты красоты актрисы
- Интервью с основательницей Marie Fresh Cosmetics: о сохранении молодости, базовом уходе и экологичности
- «Акне — это болезнь, и лечить ее должен врач-дерматолог»: все о борьбе с акне, аппаратной терапии, постакне
- Тканевые маски для лица: как выбрать и в чем отличия
- Как убрать носогубные складки: 4 лайфхака
- Как применять касторовое масло: все полезные свойства касторки
- Медовые маски для лица на все случаи жизни: лучшие рецепты
Beauty-редактор
2.Причины
Непосредственной причиной появления хрипов можно считать любое изменение конфигурации воздухоносных путей, в результате чего поток вдыхаемого и/или выдыхаемого воздуха становится турбулентным (завихренным, неравномерным).
В свою очередь, сечение и пропорции дыхательных путей могут измениться вследствие следующих причин:
- отек, обусловленный длительным плачем, криком, смехом и т.п.;
- отек, обусловленный воспалением (ОРЗ, ОРВИ, аллергические реакции);
- аденоиды или гиперплазия миндалин;
- бронхоспазм по типу астматического приступа (может быть обусловлен также термическими, токсическими, психогенными, нейрогенными факторами);
- инородное тело в гортани, трахее или в подлежащих отделах дыхательного тракта;
- скопление слизи на фоне активного инфекционно-воспалительного процесса, рефлекторной реакции бронхиальных стенок на аллерген и пр.;
- скопление гноя, крови, пневмоторакс (присутствие воздуха в герметичных от природы полостях) и другие состояния, требующие немедленной госпитализации и интенсивной терапии.
Причины высыпаний при дисбактериозе
Не всегда появление высыпаний при дисбактериозе говорит о взаимосвязи с аллергией. У взрослых причинами развития дисбактериоза служит неправильное питание, сниженный иммунитет, ранее проведенные операции органов ЖКТ, прием лекарственных препаратов.
Нарушение микрофлоры кишечника у детей зачастую зависит от характера питания. К основным причинам нарушения состава флоры у детей относятся:
-
Перекорм. Многие молодые мамы выбирают метод кормления по требованию, но стоит учесть что ребенок может проголодаться только через 2-3 часа при достаточном объеме молока. При слишком частом кормлении может возникнуть проблема с пищеварением и-за недостаточной выработки ферментов. Пища не переваривается до конца, что приводит к гнилостному процессу и брожению, вызывая колики, вздутие и другие симптомы.
-
Недокорм. Если ребенок съедает только переднее грудное молоко, богатое лактозой, но с недостаточным количеством жиров, то у него могут появиться такие симптомы, как жидкий стул зеленого цвета и вздутие живота. Поэтому необходимо, чтобы ребенок высасывал и заднее молоко, содержащее ферменты и жиры, для этого не следует давать вторую грудь, пока малыш не опустошит первую.
-
Смена смесей. Если малыш на искусственном вскармливании, то дисбактериоз может развиться при переходе на другую смесь. Организму необходимо некоторое время, чтобы он подстроился под новый состав смеси и выработал необходимые ферменты.
-
Ранний прикорм. Нарушение функций ЖКТ происходит, если ребенок до полугода начинает употреблять различные соки, мясные блюда и овощи. Необходимо вводить прикорм согласно возрасту ребенка. При появлении симптомов дисбактериоза необходимо пересмотреть рацион малыша.
В большинстве случаев при устранении неподходящих продуктов и нормализации питания, симптомы дисбактериоза проходят самостоятельно. Более тяжелые формы заболевания, спровоцированные попаданием в организм инфекции, требует комплексного лечения.
Как вовремя распознать атопический дерматит?
К первым признакам атопического дерматита относятся:
- Повышенная сухость кожи, с которой может не справляться обычный детский крем.
- Шелушение, покраснения (особенно симметричные) на щечках, голенях, в сгибах рук и ног.
- Чувство зуда, из-за которого малыш становится капризным, плохо спит.
У малышей очаги воспаления почти всегда возникают в период введения прикорма или при нарушении правил питания с маминой стороны. Чаще всего их можно заметить на личике, волосистой части головы, разгибательных поверхностях конечностей. У детей старше 2-х лет обычно поражаются локтевые и подколенные складки, сгибательные поверхности запястий, веки, лицо, шея, а также кожа вокруг глаз и за ушками.
При атопическом дерматите имеет значение и сезонность: в осенне-зимний период состояние кожи часто ухудшается.
Предраковые новообразования (преканкрозы)
Предраковыми называют новообразования, которые под воздействием врожденных или текущих причин получили склонность к злокачественному перерождению. Как правило, это хронические состояния, которые наблюдаются у человека в течение длительного времени.
Таким образом, предраковые опухоли – опасные новообразования на коже, которые могут приводить к развитию онкологических процессов. К ним относятся:
- Старческая кератома – кератоз, при котором на коже у пожилых людей возникают сухие корки и чешуйки. При их отслаивании может возникать легкая кровоточивость.
- Пигментная ксеродерма – наследственная опухоль, развивающаяся из-за повышенной чувствительности кожи к ультрафиолету. Встречается редко, представляет собой пигментные пятна, которые становятся бородавчатыми разрастаниями.
- Кожный рог – конусообразная опухоль, внешне напоминающая рог. Имеет желтый или коричневый цвет. возникает на открытых участках тела, которые регулярно подвергаются трению или сдавливанию. Характерен для людей пожилого возраста
- Болезнь Боуэна – внутриэпидермальный рак. Без лечения может трансформироваться в инвазивный рак кожи. На ранней стадии болезнь Боуэна представляет собой небольшое красновато-коричневое пятно размером 2-50 мм. имеет шелушащуюся поверхность, приподнятые неровные края. После удаления чешуек остается мокнущая, но не кровоточащая поверхность.
Причины и симптомы заболевания
Врачи не могут дать однозначный ответ на вопрос о том, каковы базовые условия развития патологии. Среди причин экземы у пациентов рассматриваются следующие факторы:
- генетическая обусловленность;
- хронические аллергии;
- патологии эндокринной системы;
- психоэмоциональные триггеры.
Врачи-дерматологи выделяют несколько видов экземы: истинную, микробную, профессиональную и себорейную. Клиническая картина в каждом случае оказывается уникальной, как и факторы, провоцирующие воспалительный процесс на поверхности кожи.
Виды экземы
Симптоматика
Диагностика экземы
Истинная
Симметричные очаги воспаления на открытых участках кожи, гиперпигментация, мокнутие поверхности. Позднее формируются многочисленные везикулы, на место которых постепенно развиваются микроскопические эрозии. На них скапливается экссудат. Пациенты испытывают приступы зуда, по мере заживления везикул возникает шелушение кожных покровов
Диагностика проводится врачом-дерматологом в ходе осмотра пациента. Симметричные высыпания на руках, ногах или лице свидетельствуют о том, что ребенок или взрослый столкнулся с истиной экземой.
Микробная
Развивается на фоне травматических повреждений кожи, грибковых, бактериальных или вирусных инфекций. Очаги ассиметричны, сосредоточены на нижних конечностях пациента. Фактором риска становится варикоз. Несоблюдение правил личной гигиены приводит к ускоренному развитию патологии. Под кожей, примыкающей к патологическому очагу, формируются скопления инфильтрата
Диагноз устанавливается в ходе сбора анамнеза и визуального осмотра пациента
Врач обращает внимание на травматические повреждения кожных покровов нижних конечностей, микозы, варикозные изменения вен. Бактериологические исследования соскобов выполняются для выявления резистентности возбудителя экземы к антибиотикам
Профессиональная
Развивается на фоне профессиональной деятельности пациента из-за регулярного контакта кожных покровов с аллергенами: химическими веществами, пылью, чистящими средствами, воздухом с атипичной влажностью
Размер высыпаний вариативен. Очаги воспалений могут располагаться на любой части тела пациентов. Характерный симптом экземы – обилие мелких везикул
Основной диагностический прием – исключение провоцирующего воспалительные процессы фактора. При подтверждении профессионального характера высыпаний дерматолог может назначить пациенту соответствующий курс лечения
Себорейная
Поражает кожные покровы волосистой части головы. Пораженные участки отличаются сухостью, обильным шелушением. Зуд усиливается после совершения гигиенических процедур. Зоны воспаления обладают выраженными границами. В некоторых случаях течение болезни осложняется формированием отечности и мокнущих трещин в поверхностных слоях кожи
Некоторые дерматологи не соглашаются с тем, что себорейная экзема может считаться самостоятельным типом патологии (изменения кожных покровов рассматриваются как частный случай истинного вида заболевания). Основной диагностический прием – гистологическое исследование клеток для исключения из диагностического заключения микробной экземы
У вас появились симптомы экземы?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Злокачественные новообразования кожи
Самые опасные виды новообразований на коже – злокачественные. От доброкачественных они отличаются тем, что быстро растут, проникают в окружающие ткани и дают метастазы в отдаленные от очага области. Организм не контролирует деление клеток в таких опухолях, а сами они теряют способность выполнять свои первоначальные функции.
Признаки перерождения доброкачественной опухоли в один из видов злокачественных новообразований на коже:
- быстрое или резкое увеличение опухоли в размерах;
- появление язв, кровоточивость;
- распространение на соседние ткани;
- изменение цвета или степени насыщенности пигментации.
Основные виды злокачественных опухолей кожи:
- Меланома – наиболее распространенный вид. Чаще всего возникает из родинок из-за травмирования или избыточного воздействия ультрафиолета.
- Базалиома – плоскоклеточный рак кожи из атипичных клеток базального слоя эпидермиса. Внешне выглядит как белый узелок с сухой коркой на поверхности. По мере прогрессирование увеличивается в ширину и превращается в глубокую язву.
- Саркома Капоши. Представляет собой множественные опухоли пурпурного, фиолетового и лилового цвета. Они объединяются и превращаются в язвы.
- Липосаркома – злокачественная опухоль жировой ткани, возникающая на фоне липом и атером.
- Фибросаркома – новообразование из соединительной ткани, чаще всего нижних конечностей. Имеет темный сине-коричневый цвет, может заметно выступать над кожей.
Специалисты рекомендуют удалять как доброкачественные, так и злокачественные новообразования. Это оптимальный метод лечения, если к нему нет противопоказаний. В случае с доброкачественными новообразованиями и предраковыми состояниями при своевременном лечении прогноз благоприятный.
При злокачественных опухолях требуется больше усилий, и прогноз может быть не столь благоприятным, особенно если уже наблюдается метастазирование
Поэтому при подозрении на злокачественные процессы важно как можно раньше обратиться к врачу.. 5 апреля 2020
5 апреля 2020
Вопросы и ответы
Существуют ли различия в причинах развития экземы на руках и экземы на ногах?
Появление очагов воспаления на конечностях в большинстве случаев связано с травматическими факторами или воздействием агрессивных химических веществ. Формирование везикул или мокнутий на теле часто становится результатом аллергических реакций и системных патологий, выявленных у пациентов.
Каковы основные клинические рекомендации при диагностированной экземе?
Пациенту с подтвержденным диагнозом «экзема» следует обсудить с дерматологом целесообразность консультаций с другими врачами: эндокринологом, аллергологом, гастроэнтерологом. Их назначения могут снизить частоту обострений заболевания и снизить интенсивность реакций на факторы, провоцирующие воспалительный процесс.
Требуется ли пациентам с хронической экземой регулярно употреблять какие-либо препараты?
Медикаментозное и аппаратное лечение вместе с курсами физиотерапии назначается в периоды обострений. После купирования острых симптомов заболевания пациент не нуждается в систематическом приеме лекарственных препаратов. Значимую роль в этот период играет соблюдение ребенком или взрослым рекомендаций лечащего врача и профилактических мер.
1.Общие сведения
Большинство медицинских профессий разделены на «взрослый» и «детский» профили. В отношении одних специальностей (хирургия, кардиология и т.д.) такое деление закреплено де-юре в номенклатурных перечнях; другие же, к которым относится и оториноларингология, разделены де-факто, – так сказать, самой природой, то есть различиями ЛОР-сферы у детей и взрослых.
Можно назвать по меньшей мере три таких различия, которые вынуждают родителей искать не просто квалифицированного, а именно «детского» оториноларинголога. Во-первых, все без исключения ЛОР-органы у детей анатомически инфантильны и продолжают развиваться до семи-, двенадцати-, пятнадцатилетнего возраста (в зависимости от конкретной структуры). Во-вторых, незрелой, нестабильной и, образно говоря, «необстрелянной» является иммунная система, что обусловливает высокую частоту и специфику протекания т.н. детских инфекций.
В-третьих, дети далеко не всегда могут четко и внятно вербализовать жалобы, ответить на вопросы, выполнить инструкцию врача (впрочем, некоторые взрослые также не справляются), а с самыми маленькими пациентами такой контакт невозможен в принципе. Поэтому врачу действительно необходим большой опыт общения именно с детской, – столь сложной! – категорией пациентов.
Известно, что ЛОР-патология является самой распространенной причиной обращения к педиатру; в общем ее объеме лидируют заболевания органов дыхания, а среди симптомов этих заболеваний – хрипы. Поэтому проблема «хрипы у детей» является, без преувеличения, актуальнейшей.
Собирательным термином «хрипы» обозначают широкий спектр акустических явлений, отличающих нормальное дыхание от аномального, болезненно измененного. Разнообразие таких звуковых эффектов составляет отдельную проблему, так как на одном полюсе упомянутого «широкого спектра» находятся совершенно безобидные призвуки, обусловленные, например, присохшей к носовой перегородке корочкой, а на другом – тревожные симптомы быстро прогрессирующей и очень опасной обструкции дыхательных путей.
Ангулярный стоматит у ребенка
Причины
У детей заеды чаще всего являются проявлением аллергии, а так же могут появляться на фоне приема антибиотиков. Механизм таков: при употреблении антибиотиков нарушается микрофлора полости рта (погибают и вредные и полезные микробы), на этом фоне освобождается пространство, в котором поселяются грибы рода кандида. Именно эти грибки со временем становятся причиной формирования зад.
Аналогичные эрозии могут появляться на фоне герпетического поражения, травм, аллергии, пересыхания губ и трещин
Важно определить причину их появления и только потом назначать лечение
Симптомы
Ангулярный стоматит (заеды) – эрозии с корочками, которые появляются в углах рта – это тоже довольно распространенная форма стоматита.
Лечение
- Антисептики (хлоргексидин, мирамистин) – марлевым тампоном или ушной палочкой обрабатывать поверхность ранки.
- Кератопластики (солкосерил, масляный раствор витаминов А и Е) – наносится на сухую поверхность после антисептической обработки.
- Борьба с причиной заболевания (если это аллергия – убираем аллергены и назначаем антигистаминные, если из-за антибиотиков – назначаем препараты для восстановления микрофлоры и противогрибковые мази и т.д.).
Какие анализы необходимо сдать при шелушении кожи
Ухудшение состояния кожного покрова могут появиться в результате использования плохих косметических средств. В этом случае достаточно поменять систему ухода за кожей. Но если причины носят глубинный характер, то нужно обязательно сдать ряд анализов:
- Анализ крови общего характера. Необходим для выявления проблем инфекционного характера, авитаминоза и анемии. Такой вид диагностики позволяет определить гельмитины. Они оказывают токсическое воздействие организм. Это приводит к ухудшению состояния дермы;
- Полный (биохимический) анализ крови. Его результаты позволяют установить нарушения в работе внутренних органов. Можно выяснить, каких элементов не хватает организму для полноценного развития. Например, витамины группы А и В, влияют на состояние кожи. Их нехватка приводит к шелушению и сухости. Плохое функционирование почек, печени, желудка и всех частей ЖКТ также негативно воздействуют на наше лицо, подбородок и другие участки покрова.
- Анализ крови на общий уровень иммунитета и определение аллергических реакций. Качественный аллергопроб может точно найти конкретный аллерген;
- Обследование микологического характера. Назначается для установления грибковых поражений при себорейном дерматите и розовом лишае;
- Гистологическое исследование. Заранее берется соскоб с кожного покрова.
Если у пациента подозревают нарушения гормональной природы, то врач отправляет на консультацию к эндокринологу. Этот специалист установит нехватку гормонов, назначив анализы на определение тиреотропов, эстрогенов (у женщин), ДГЭА. При таком обширном обследовании можно определить все причинные факторы. Составить правильную схему лечения. Разработать ряд рекомендаций профилактического характера.
Хронический афтозный стоматит
Причины
Афтозный стоматит вызывается стафилококком, микроорганизмом, который в большом количестве содержится в зубном налете, живет в кариозных полостях. Этот микроб есть у каждого человека и обычно никак себя не проявляет, но на фоне расстройств иммунитета. Часто афтозный стоматит может развиваться на фоне аллергии, заболеваний ЖКТ или травм слизистой полости рта. Еще один фактор в развитии заболевания – грязные руки. Часто это заболевание связывают с тем, что дети тянут в рот немытые игрушки, тем самым повышая общее количество и разнообразие микробов во рту.
Симптомы
Чаще всего проявления хронического афтозного стоматита встречаются на губах, переходной складке, деснах, под языком и на языке – в местах, где слизистая может травмироваться зубами или острой пищей.
- Незначительное изменение общего состояния здоровья. Характерно увеличение подчелюстных лимфоузлов, повышение температуры и слабость.
- На внешне не измененной слизистой появляется афта – пятно размером 5-10мм, немного возвышающееся над поверхностью слизистой, покрытое плотно спаянной со слизистой белесоватой пленкой и окруженное ярко красным венчиком. Афты очень болезненны при прикасания к ним. Чаще всего бывает одна или две афты, реже – несколько.
Необходимо помнить! Нужно точно определить вид стоматита: герпетический или афтозный. При герпетическом стоматите много мелких пузырьков, переходящих в эрозии и иногда сливающихся между собой, возможны высыпания на губах. При афтозном высыпания более крупные, единичные, высыпания только во рту. При стоматите нужно обязательно обратиться к стоматологу, чтобы определить вид стоматита и выбрать правильную тактику лечения.
Устранение фактора, вызвавшего болезнь:
исключить все аллергены (цитрусовые, шоколад, яркие продукты….);
если ведется прием препаратов, способных вызвать аллергию, то тоже нужно это учитывать (сообщить врачу о том, что Вы принимаете и как давно);
исключить грубую, острую, соленую, кислую пищу;
если стоматит на фоне аллергии – назначаются антигистаминные препараты (супрастин, лоратадин);
если афта вследствие травм об острые края зуба или пломбы – необходимо привести в порядок зуб.
в первые 3-4 дня обработка афт производится исключительно антисептиками (полоскания, гели). Можно использовать хлоргексидин, ротокан, мирамистин, гивалекс, стоматидин, листерин, отвары ромашки и календулы – можно взять любой из этих препаратов (или любой другой аналог). Применять по инструкции (есть препараты в готовом виде, а есть такие, которые нужно еще разводить)
Полоскать (или протирать слизистую у маленьких детей) 3-4 раза в день.
через 3-4 дня добавляют эпителизирующие средства: растворы витаминов А и Е, масло шиповника или облепихи, солкосерил.
при частом появлении рецидивов стоит обратить внимание на общее состояние здоровья. В некоторых случаях только совместное лечение с иммунологом, гастроэнтерологом, эндокринологом и другими узкими специалистами может помочь справиться с заболеванием.
Необходимо помнить! Афтозный стоматит – это, прежде всего, микробное поражение. Гигиена полости рта, соблюдение правил личной гигиены, а так же своевременное лечение кариеса, осложнений кариеса, снятие зубного камня во многих случаях являются достаточными для того, чтобы избежать афтозного стоматита.
Правила ухода
Уход за младенцем требует от родителей огромной ответственности и соблюдения правил гигиены.
-
У мамы должны быть аккуратные коротко подстриженные ногти и чистые ухоженные руки. В противном случае есть риск травмировать нежную кожу младенца и занести инфекцию.
Викторина: правильно ли вы ухаживаете за кожей ребенка?
-
Дважды в день крохе необходимо обрабатывать пупочную ранку до ее полного заживления.
-
Следите за чистотой кожи малыша и меняйте подгузник каждые 3 часа или сразу после дефекации.
-
Ежедневно купайте ребенка. Если качество водопроводной воды оставляет желать лучшего, то используйте кипяченую воду температурой не выше 37 градусов по Цельсию (и не ниже 34).
4.Лечение
С сухостью кожи, ломкостью ногтей и выпадением волос можно, конечно, обратиться в салон красоты или галантерейный магазин. Однако рисковать не стоит, как не стоит и пытаться решить проблему извне, посредством маскировочной косметики: прогрессирующий гипотиреоз может результировать гипоксией мозга и гипотиреоидной комой, а доброкачественные новообразования, – «пустяковые и безопасные», – примерно в каждом пятом случае малигнизируют, т.е. перерождаются в злокачественные. Рассматриваемая триада внешне наблюдаемых симптомов подлежит обязательной консультации у эндокринолога.
Типы насморка у новорожденных
Насморк у малышей имеет различные причины. Определив их, врач – педиатр выбирает методы лечения. При этом используются различные виды назальных средств.
Если насморк вызван физиологическими причинами, назначаются промывания носа и удаление слизи при помощи назального аспиратора.
Если насморк вызван вирусами или бактериями, такой инфекционный насморк должен лечиться комплексно и только под наблюдением врача.
При реакции ребенка на определенный аллерген (пищевой, пылевой и др.) врач ставит диагноз «аллергический ринит». В рекомендациях будет требование исключить контакт с аллергеном и использовать определенные препараты.
При нарушении носового дыхания может возникнуть вазомоторный ринит. Главное при его лечении – уберечь малыша от вдыхания резких запахов (бытовая химия, табачный дым, пряности, пыль). Частые прогулки на свежем воздухе без переохлаждения, проветривание и влажная уборка комнаты станут отличной профилактикой этого вида насморка.
1.Общие сведения
Такие речевые обороты, как «здоровый блеск волос», «шелковистая кожа», «крепкие ногти» и т.п. – часто употребляются и в рекламе, и в литературе. Самой природой заложены некоторые оптические, тактильные, физико-механические (упругость, прочность, эластичность) характеристики внешних структур организма, которые бессознательно воспринимаются как признаки здоровья, а следовательно – красоты. И напротив, утрата этих характеристик сигнализирует о том или ином неблагополучии.
Сухая кожа, ломкие ногти и начавшие «сыпаться» волосы – проблема не косметическая. Эта триада симптомов хорошо известна во многих областях медицины, и перечень заболеваний, в клиническую картину которых она входит, удивительно широк. Это и патология ЖКТ, и болезни почек, органов дыхания, полости рта; хронические инфекционно-воспалительные процессы, дисфункции кроветворной и иммунной систем; ряд нервно-психических расстройств (эндогенная депрессия, анорексия и пр.). Еще больше известно внешних и ситуационных факторов риска: экологические и профессиональные вредности, стрессы, скверные привычки, гиповитаминоз, переутомление, прием медикаментов, средства бытовой химии и индивидуального ухода и т.д.
Однако при внимательном изучении проблемы оказывается, что все эти причины и факторы, к какой бы сфере они ни относились, в конечном счете сводятся к нарушениям метаболизма – обмена веществ. В свою очередь, эти сложнейший биохимический процесс находятся под контролем нейрогуморальной регуляции, которая осуществляется взаимодействием нервной системы и ее верного «исполнителя» – системы эндокринной, т.е. комплекса желез внутренней секреции, вырабатывающих регуляторы-гормоны. Те или иные изменения со стороны кожи, ногтей и волос присущи практически любому гормональному расстройству (сахарный диабет, генетические, воспалительные, онкологические заболевания эндокринных желез, возрастные изменения и т.д.)
Но в тех случаях, когда более тяжелых и очевидных симптомов нет, следует обратить внимание на состояние щитовидной железы. Эта двудольная, в форме бабочки (иногда ее сравнивают с логотипом фирмы «Хонда»), эндокринная железа расположена в передней части шеи и участвует в ряде ключевых физиологических процессов – образование костной ткани, рост и созревание, контроль содержания йода в организме, обеспечение сердечнососудистой, половой, пищеварительной, умственной активности
Гормоны щитовидной железы, – тироксин, трийодтиронин, кальцитонин, – должны находиться в строго определенной концентрации и балансе, любые смещения которого (гипо- и гипертиреоз, тиреотоксикоз) крайне пагубно сказываются на состоянии всего организма в целом. И первыми, доклиническими признаками зачастую оказываются те явления, которые вынесены в заголовок статьи.
Незаразные причины
Вызывать зуд и красноту в паху у мужчин также могут и другие причины.
Аллергии
Тонкая кожа паховых складок и мошонки восприимчива ко многим аллергенам. Это могут быть:
- пищевые продукты;
- компоненты моющих средств;
- ткани белья;
- смазка для секса;
- материал презерватива.
При устранении фактора, вызвавшего аллергию, наступает улучшение. Помогают выявить аллергию анализы на иммуноглобулины, иммунный статус крови.
Потница
Сыпь в паху у мужчин и зуд может вызвать ношение тесного или синтетического белья. Усугубляют состояние пребывание в жаркой атмосфере, длительные поездки, когда нет возможности вымыться с мылом и дать телу подышать.
Суть потницы в том, что пот активно выделяется, а потовые железы закупориваются сальными выделениями, чешуйками кожи. В паховых складках появляются белые узелки, красные пятна.
Системные болезни
Провоцировать зуд могут сахарный диабет, болезни печени и жёлчного пузыря, почечная недостаточность, псориаз. Во всех таких случаях имеются другие важные симптомы этих недугов, и чешется по всему телу, а не только в паху. При железодефицитной анемии зуд усиливается во время контакта с водой.
Психологические причины
В некоторых случаях причиной сильного зуда в паху у мужчины может стать общая нервозность, обсессивно-компульсивные расстройства. Расчёсывания травмируют кожу, в царапины попадает стрептококковая инфекция, начинается воспаление.