Как сбить температуру у грудничка?
Содержание:
- Ребенка рвет: что делать?
- Норма для детей со 2 месяца жизни и до 5-7 лет
- Отклонения от нормы и рекомендации
- Как вылечить тонзиллит у ребенка
- Малыш появился на свет
- Особенности детского организма
- Лечение COVID-19 у детей
- Боль в горле у ребенка: что и как в этом случае делать родителям?
- Когда нужно обратиться к врачу
- Норма температуры тела у ребенка и ее возможные варианты
- Что является причиной повышения температуры
- Признаки и течение заболевания
- Когда нужно измерять температуру?
- Причины повышения температуры тела
Ребенка рвет: что делать?
При появлении рвоты у ребенка отнеситесь к его состоянию очень внимательно, постоянно наблюдайте за ним. Если вам кажется, что нужно обратиться к врачу, вызовите педиатра на дом.
Если ребенок хорошо себя чувствует, продолжает кушать и по-прежнему играет, как ни в чем не бывало, возможно, рвота была вызвана несварением желудка или другими незначительными проблемами в животе. Но если вы замечаете, что малыш ведет себя необычно, стал раздражительным и отказывается от еды, рвота может быть связана с серьезным заболеванием, и вам стоит обратиться за медицинской помощью. Кроме того, обратитеськ педиатру, если:
- у ребенка многократная рвота;
- ребенок теряет большое количество жидкости (попытки напоить его вновь вызывают рвоту), вы заметили признаки обезвоживания;
- ребенок вялый, раздражительный, отказывается от еды, что для него не свойственно;
- малыш жалуется на сильную боль в животе;
- ребенка беспокоит головная боль или боль в шее.
С помощью сервиса НаПоправку, вы сможете легко выбрать клинику, где можно вызвать на дом педиатра.
Самое главное что вы должны сделать до прихода врача, если у ребенка рвота, это обеспечить ему достаточное питье. Для маленьких детей хорошим средством для восполнения потерь жидкости будет грудное молоко. Продолжайте чаще кормить ребенка грудью, если у него рвота. Детям более старшего возраста можно давать воду, разбавленные соки или нежирное молоко. Пить нужно небольшими глотками. Если у ребенка есть диарея (понос), то фруктовые соки не рекомендуются.
Проконсультируйтесь с врачом, можно ли давать малышу растворы для пероральной регидратации. Растворы для пероральной регидратации — это лекарственные препараты, которые продаются в аптеке в виде порошка солей и сахара в определенном соотношении. Перед употреблением порошок разводится водой. Растворы для пероральной регидратации позволяют восполнить дефицит солей и жидкости в организме. Прочитайте подробнее о признаках и лечении обезвоживания.
Обязательно обратитесь к педиатру, если вы не смогли справиться с обезвоживанием даже с помощью растворов для пероральной регидратации. Особенно внимательно относитесь к детям, у которых рвота развивается на фоне повышенной температуры. Потеря жидкости и жар могут привести к судорогам и повреждению нервной системы.
Норма для детей со 2 месяца жизни и до 5-7 лет
Вопрос о том, какую температуру считать здоровой для ребенка в возрасте 1 месяца, волнует многих родителей (рекомендуем прочитать: что делать, если у ребенка пониженная температура?). Педиатры ориентируются на средние показатели, полученные в результате многолетних наблюдений за младенцами. Чтобы не создавать лишних причин для волнения, запишите для себя нормативные цифры:
- для подмышечной впадины – 36,4-37,3°С;
- для прямой кишки (ректальная) – 36,9-37,6°С;
- во рту (оральная) – 36,6-37,2°С.
Интервалы даны с учетом индивидуальных особенностей детей. Чтобы выяснить, какие отметки на термометре будут обычными для вашего ребенка, следует измерять его 3 раза в день в течение нескольких суток (подробнее в статье: какую температуру нужно сбивать сразу, если она есть у ребенка?). Запишите, какие были градусы по трем зонам и покажите их педиатру. Врач выведет средний показатель для вашего ребенка и определит его индивидуальные параметры теплоотдачи и теплопродукции. Зная, как себя ведет организм малыша, вы легко сможете отличить норму от возникшей проблемы.
Начиная со второго месяца и до полугода температура грудного малыша, измеряемая в подмышке, может подниматься до 37,4 градуса – она считается нормальной (рекомендуем прочитать: нормально ли, что у ребенка в 3 месяца температура 37 градусов?). После 6 месяцев верхний предел не должен превышать 37 градусов. Активно развиваясь, ребенок затрачивает много энергии, поэтому не стоит пугаться, если у него немного повысится температура. Повышение до 38°С и в 2 дня, и в 2 года может отмечаться при долгом, истеричном состоянии с плачем или сильном перевозбуждении. Скачок вызывается обильным приливом крови к голове малыша. Кроме того, повышение цифровых значений, не связанное с заболеванием, может быть вызвано:
- коликами;
- перегревом (жарко в ванной, помещении или на улице, теплая одежда);
- ростом первых зубов;
- реакцией организма на прививку;
- аллергией.
Отклонения от нормы и рекомендации
Чаще всего заболевания глаз не влияют на окраску радужки. Гетерохромия может вызывать некоторые опасения, но и эта патология чаще является индивидуальной особенностью, нежели признаком болезни.
Большое внимание следует уделить цвету белков глазных яблок, которые априори должны быть белыми. Если окраска отличается, это может указывать на некоторые изменения и нарушения, связанные не только с глазами, но и с внутренними органами человека
У ребёнка красные белки глаз
Красные белки у малыша могут говорить о следующих нарушениях:
- Механическое повреждение. При попадании в глаз посторонних предметов, в том числе волос и ресниц, может возникнуть временное покраснение. В этом случае стоит понаблюдать за ребёнком: если в течение нескольких часов краснота не проходит, стоит обратиться к врачу.
- Аллергия. Если покраснение белков сопровождается чиханием, затруднённым дыханием и кашлем, это могут быть признаки аллергической реакции.
- Заболевания глаз. Глаукома, конъюнктивит или увеит одним из симптомов имеют покраснение белков. При глаукоме может быть частичное покраснение или красные пятна на склере. Если состояние не проходит по прошествии двух-трёх дней, при этом ребёнок постоянно трёт глаза, плачет и капризничает, обязательно необходимо проконсультироваться у окулиста.
- Влияние окружающей среды. Временное покраснение склер может быть вызвано воздействием ветра или сильного мороза. Новорождённые реагируют на атмосферные изменения намного сильнее, чем взрослые. Поэтому такие проявления могут возникнуть даже тогда, когда родители чувствуют себя вполне комфортно в этих условиях.
Покраснение глаз может быть вызвано плачем или трением при попадании ресницы
У новорождённого жёлтые белки глаз
Склеры могут приобрести жёлтый оттенок в таких случаях:
- Желтуха. Это явление распространено среди детей в первые дни жизни. Состояние не имеет ничего общего с гепатитом и не требует лечения. Белки приходят в норму через неделю. Если же пожелтение произошло в более поздний период, при этом малыш капризничает, плохо сосёт грудь или бутылочку, его рвёт, кожа тоже изменила цвет, это может быть более серьёзное состояние, требующее обследования и медицинского вмешательства.
- Длительное пребывание на солнце. Ультрафиолет воздействует на оболочку глазного яблока и вызывает её утолщение. Это может привести к изменению цвета в сторону жёлтых оттенков.
Жёлтые белки глаз могут быть признаком заболеваний печени
У новорождённого голубые белки глаз
Если белки глаз ребёнка при рождении имеют голубоватый оттенок, причиной могут быть следующие факторы:
- Тонкая склера. Голубой оттенок в первые недели жизни — довольно распространённое явление. Сквозь ещё не до конца сформированную оболочку могут просвечивать пигментные вещества, в том числе и меланин. Это придаёт голубоватую окраску глазу.
- Врождённые аномалии. Консультация врача необходима, если цвет белков слишком интенсивен и присутствуют дополнительные симптомы. Среди них снижение слуха, ломкость костей, ранимость сосудов глаза. Если голубые белки сохраняются до 5–6 месяцев, это тоже должно послужить поводом для обращения к окулисту.
Голубые белки глаз у младенцев не всегда являются отклонением
Цвет глаз ребёнка предопределить невозможно, но можно узнать предрасположенность к тому или иному окрасу. Формирование окончательной расцветки также происходит индивидуально в каждом случае и по времени занимает разный промежуток. Главное, чтобы малыш был здоров
Важно проходить ежегодные осмотры у специалистов, в том числе у офтальмолога, чтобы не упустить проблемы со здоровьем в случае их возникновения
Как вылечить тонзиллит у ребенка
Методы лечения ангины зависят от характера возбудителя: при бактериальной ангине врач выпишет эффективные антибиотики (чаще назначают препараты «Аугментин», «Амоксиклав», «Эритромицин»), при ангинах вирусной и грибковой природы — противовоспалительные и противогрибковые лекарственные препараты соответственно. Название препарата, его дозировку и длительность его приёма может подобрать только ЛОР-врач. Излишняя родительская самостоятельность может помешать эффективному лечению острого или хронического тонзиллита.
При повышении температуры у ребенка больше 38°С следует дать жаропонижающее на основе ибупрофена или парацетамола. Из-за разжижения крови и риска кровотечения аспирин детям категорически противопоказан.
Необходимо придерживаться строгого постельного режима и щадящей диеты. Еда и питьё не должны причинять дополнительную нагрузку на горло. Лучше первое время обходиться тёплыми супами, бульонами и пюре. Для снятия боли в горле отлично подойдут оральные антисептические спреи, специальные леденцы и таблетки (например, «Фарингосепт»).
Малыш появился на свет
 Все люди от природы наделены системой терморегуляции. Температуру тела контролирует гипоталамус. Он регулирует теплообмен и теплопродукцию и придерживается определенного баланса.
Все люди от природы наделены системой терморегуляции. Температуру тела контролирует гипоталамус. Он регулирует теплообмен и теплопродукцию и придерживается определенного баланса.
Малыш рождается с неустойчивой системой теплоотдачи, и до 3 месяцев не сможет самостоятельно поддерживать стабильную температуру. Груднички очень чувствительны к изменениям температуры окружающей среды.
В первые минуты жизни температура малыша такая же, как у мамы, потом она понижается на 1,5-2 градуса, а уже к пятому часу жизни достигает 36,5 °С.
Наблюдая за малышом, вы заметите, что низкая температура у него ближе к утру, а максимальная — после полудня. Чтобы лучше ориентироваться в том, какая нормальная температура у грудничка, необходимо помнить, что у разных участков тела температура существенно отличается.
Показатели нормальной температуры у грудничка

- Ректальная 36,9-37,4 °С;
- Оральная (во рту) 36,6-37,2 °С;
- В подмышке 36-37 °С.
Бывают и индивидуальные колебания температуры у новорожденного, норма показателей от 35 °С до 38,3 °С.
Как измеряется температура младенца?

- Ртутным термометром измеряют только в подмышке. Самостоятельно малыш не сможет держать термометр, поэтому проконтролируйте все сами. Положите термометр малышу под ручку и придержите 3-5 минут;
- Температурным индикатором измеряют, прикладывая полоску с квадратными обозначениями или с цифровыми показателями ко лбу. Но будьте внимательны! Бывают индикаторы, которые кладут под язык. Внимательно прочитайте инструкцию! Следуйте точным рекомендациям того или иного индикатора;
- Электронным термометром температуру измеряют орально или ректально. Кончик такого термометра дают ребенку подержать во рту или не глубоко (2 сантиметра) вставляют между ягодиц на одну минуту. Можно смазать кончик кремом. Электротермометр обычно подает сигнал об окончании, но не у всех градусников предусмотрена эта функция. Во время всей процедуры придерживайте малышу ножки, а свободной рукой — градусник.
Причины повышения температуры

- Прорезаются зубки;
- Высокая подвижность;
- Запор;
- Ребенок длительное время плакал;
- Индивидуальная особенность;
- Перегревание;
- Чрезмерное укутывание;
- Лихорадка (не являющаяся симптомом болезни) от недостатка воды в организме.
Обратили внимание на белый налет на языке у грудничка, он не обязательно говорит о заболевании, читайте здесь, что означает белый налет и как его вылечить. Советы педиатров помогут разобраться со всеми симптомами
Признаки повышенной температуры

- Жажда;
- Потливость;
- Учащенное дыхание;
- Учащенный пульс;
- Чрезмерная румяность или бледность;
- Озноб;
- Воспаленные глазки;
- Сухость во рту, сухость губ.
Чтобы уметь оценить показатели учащенного пульса, нужно помнить, что:
- Нормальный пульс во сне — 100-130 у/мин;
- Нормальный пульс во время бодрствования — 140-160 у/мин;
- Когда ребенок плачет — 160-200 у/мин;
- К двухлетнему возрасту пульс замедляется до 100-140 у/мин;
- Нормальная частота дыхания — от 40 до 60 вдохов в мин;
- У годовалых детей — 25-30 вдохов в мин.
Особенности детского организма
После рождения любой ребенок нуждается в дополнительном времени для адаптации к внешней среде. Дело в том, что иммунитета у малышей еще практически нет, следовательно, в первые месяцы жизни могут возникать самые непредсказуемые реакции. Неслучайно еще в роддоме врачи запрещают в присутствии новорожденного ребенка посторонним часто находиться. Банальная простуда, которую взрослый может даже не заметить у себя, обернется для малыша крупнейшими неприятностями со здоровьем.
Также отсутствие иммунитета сказывается на терморегуляции крошечного организма. Если температурные перепады у взрослых незначительны, то у новорожденных они имеют довольно широкую амплитуду колебаний. Так, у месячного ребенка в один день температура может измениться с 36,3 до 37,1, и это будет естественным явлением.
Лечение COVID-19 у детей
После лабораторного подтверждения диагноза COVID-19 за ребенком ведется наблюдение. Обычно госпитализация не требуется, ведь большинство детей переносят болезнь легко. Препаратов, специально предназначенных для лечения данной инфекции, пока не существует, терапия имеет симптоматический характер. Применяются жаропонижающие средства для нормализации температуры, рекомендуется обильное питье, отдых и сбалансированное питание. Родители ребенка все это время должны находиться в тесном контакте с врачом. Госпитализация показана, если у ребенка долгое время держится высокая температура, усиливается кашель, возникает одышка, резко ухудшается общее состояние, что может свидетельствовать о развитии пневмонии.
При неблагоприятном течении болезни возможно развитие острого респираторного дистресс-синдрома. В этом случае применяется кислородная терапия, предполагающая механическую вентиляцию легких. В еще более сложных случаях используется экстракорпоральная мембранная оксигенация. Это комплексный и дорогостоящий метод поддержки пациентов с острой дыхательной недостаточностью.
Во многих странах медики пытаются использовать для лечения COVID-19 уже известные фармацевтические средства, эффективные при борьбе с другими болезнями. В их число входят препараты, применяемые при терапии малярии и ревматоидного артрита. Они показали неплохой результат в лабораторных тестах, однако к ним есть много вопросов в плане побочных эффектов.
Однако все эти подходы являются экспериментальными и пока не имеют достаточной доказательной базы. Их назначение оправдано только в случае реальной угрозы жизни.
Боль в горле у ребенка: что и как в этом случае делать родителям?
консультация педиатра в медицинском центре «Онни»
Боль в горле – это распространенный симптом заболеваний верхних дыхательных путей у детей и подростков. В большинстве случаев при боли в горле родителям ребенка не о чем беспокоиться: это частый симптом простуды (ОРЗ, ОРВИ), который проходит сам даже без какого-либо лечения. Однако иногда боль в горле может быть признаком серьезной проблемы, которая может потребовать лечения.
Стрептококковая инфекция
Стрептококковая ангина или тонзиллит — эта инфекция, вызванная определенным видом бактерий стрептококка – бета гемолитическим стрептококком группы А (БГСА). Наряду с болью в горле у детей может быть жар, головная боль, боль в животе, иногда с рвотой, и мелкая розовая сыпь на теле (словно кожу потерли мелкой наждачной бумагой). Все эти симптомы могут также наблюдаться и при вирусной инфекции, поэтому единственный способ действительно узнать, является ли это воспаление горла опасной инфекцией БГСА — это провести экспресс анализ (можно вызвать специалиста на дом), либо сделать мазок для посева и выделения чистой культуры возбудителя. Если обычную ангину можно лечить без применения антибиотиков, то БГСА ангина требует их назначения, чтобы предупредить возможные тяжелые осложнения, такие как проблемы с сердцем, поражения почек и суставов.
Перитонзиллярный (паратонзиллярный) или заглоточный абсцесс. Это заболевание редкое, выглядит как скопление гноя позади миндалин (перитонзиллярное) или в задней части глотки (ретрофарингеальное), которое может быть опасным, создавая угрозу для заражения крови. К симптомам относятся покраснение и отек только на одной стороне горла, сильная боль в горле с лихорадкой и ригидностью (жесткостью) шеи ребенка.
Стоматит. Воспаление слизистой оболочки рта вызывается бактериями или вирусами, и может приводить к болям во рту и в том числе — в горле. Заболевание проходит само собой, но может сделать еду и питье очень болезненным или дискомфортным, поэтому у некоторых детей со стоматитом (особенно очень маленьких детей), которые «щадят» себя от боли отказываясь от еды и питья, возникает обезвоживание. В таких случаях необходимо местное лечение, препараты должен назначить врач, цель терапии — покрыть поврежденные участки или снизить их болезненность, чтобы облегчить еду и питье.
Химические ожоги горла. Маленькие дети любопытны и не обладают слабыми навыками самосохранения. Если они случайно выпьют что-то, что является сильной кислотой или щелочью, то это может обжечь рот и горло. Бытовая химия, такая как отбеливатели, средства для прочистки труб, для чистки унитазов, некоторые моющие средства и даже некоторые косметические средства, такие как выпрямители для волос или жидкости для снятия лака, могут нанести очень серьезные повреждения слизистым оболочкам ротовой полости, в том числе – и горлу. Если взрослый не был свидетелем проглатывания химического вещества, то необходимо проверить такую возможность, если ребенок вдруг стал жаловаться на внезапную и сильную боль в горле.
Когда нужно обратиться к врачу
Рассуждая о том, что делать при прорезывании зубов у детей, чем лечить воспаленные десны, родители могут не заметить начала патологического процесса, не связанного с естественными признаками. Симптомы, которые не проходят на протяжении нескольких дней, скорее всего, указывают на заболевание, требующее срочного обращения к педиатру.
У полугодовалых малышей снижается иммунитет, приобретенный внутриутробно, а собственный находится только на начальной стадии своего формирования. Кроха уязвим к инфекциям и вирусным агентам. При появлении зубных единиц наблюдается недосып и иной дискомфорт, в результате существенно снижаются защитные функции детского организма.
Тревожные сигналы:
- устойчивое повышение температуры тела до 39 градусов и более, жаропонижающие средства не помогают или показывают незначительную эффективность;
- кашель с отделением большого количества слизи;
- непроходящее расстройство желудка;
- кровь в кале;
- язвы на слизистых оболочках во рту;
- длительный насморк, гнойные выделения из носа;
- запор более 3 дней;
- оттенок эмали отличается от нормы, присутствуют желтые пятна или другие вкрапления;
- коронки расположены неправильно, существенно выступают за границы ряда.
Если малышу исполнился год, а ни одного зуба не появилось, необходимо пройти обследование. Вероятно, проблема возникла из-за недостатка минеральных веществ, нарушения обменных процессов, болезни щитовидки.
Длительный понос
В большинстве случаев подобная симптоматика наблюдается не более двух суток. Однако возможны исключения, когда кроха мучается с диареей до недели. В таком случае рекомендуется в обязательном порядке посетить терапевта. Врач назначит безопасные и эффективные препараты, способствующие затвердению стула.
Если оставить опасный признак без внимания и думать только о том, чем обезболить прорезывание зубов у ребенка, это может привести к сильному обезвоживанию и истощению. Опаснейшими явлениями считаются кровянистые и слизистые примеси в кале.
Температура
Когда градусник показывает 38,5 и более высокие температурные показатели, которые не спадают, нужно обязательно вызвать педиатра. Тело маленького человека еще не обладает совершенной терморегуляцией, подобное состояние крайне опасно и иногда угрожает жизни. Контролировать кроху с сильным жаром должен исключительно специалист.
Затяжной кашель
Незначительное отхождение мокроты и редкие покашливания считаются нормой. Что делать при прорезывании зубов у детей, чем лечить, если кашлевой синдром не проходит, не дает малышам нормально дышать, есть и отдыхать? Такие симптомы наряду с одышкой и хриплым дыханием должны насторожить маму и папу. Вполне вероятно, что на фоне снижения защитных сил организма присоединилась бактериальная или вирусная инфекция.
Норма температуры тела у ребенка и ее возможные варианты
Часто родители задают один и тот же вопрос: «Какая температура тел должна быть у новорожденного?». Нет точного ответа для грудничков, предел нормы может существенно колебаться. Педиатры говорят о том, что нормальной температурой тела в этой возрастной группе можно считать цифровой отрезок от 36, 3 — 37,2 градусов.
В подмышечных впадинах температура ребенка составляет порядка 36 — 37 градусов, и это вариант нормы. Ректальная температура у здорового новорожденного будет составлять 36,9 — 37,4 градуса. Оральная температура, или измеренная в полости рта, будет колебаться в пределах 36,6 — 37,2 градусов. Более того, стоит помнить про индивидуальные колебания температуры тела, онимогут быть в пределах 35 — 38,3 градусов.
Что является причиной повышения температуры
Повышение температуры является следствием какого-либо провоцирующего фактора. Детям, которым не исполнилось 3 месяца, не стоит сбивать температуру тела ниже 38,2 градуса. Можно нарушить процесс терморегуляции. Но это в том случае, если малыш чувствует себя относительно хорошо. Если появились судороги, он стал вялым, пропал аппетит, следует обратиться за консультацией к врачу.
Причиной повышения температуры могут быть:
- Вирусные и бактериальные инфекции. В этом случае будут и другие симптомы: кашель, покраснение горла, насморк.
- Стрессовые ситуации.
- Перегрев. Долгое пребывание на солнце, неправильное одевание.
- Активные игры или долгий плач.
- Причиной может быть прорезывание зубов.
- Высокая температура может быть следствием кишечной инфекции или простуды.
- Температура у детей до года может повыситься после прививки.
В том случае, когда повышенная температура тела держится в течение трех дней, если она достигает 39 градусов и выше, не сбивается жаропонижающими, следует незамедлительно обратиться за медицинской помощью. При жаре ткани организма перестают получать кислород, защитные силы ослабевают, что является очень опасным состоянием.
Скорую помощь следует вызывать в случаях, когда появились следующие симптомы:
- Наблюдается жар у ребенка младше трех месяцев.
- Температура грудничка выше 38,5 градуса.
- Появились судороги.
- Напряжение шейного отдела, нет возможности пригнуть голову вперед.
- Дыхание становится шумным, частым.
- Ребенок постоянно плачет, при этом он вялый и апатичный.
- Отказ от еды.
- Наблюдается частая рвота, понос.
- Нарушение мочеиспускания или цвета мочи.
- Появление сыпи на коже.
- Наличие хронических заболеваний.
- Невозможность сбить температуру жаропонижающими средствами.
До того как приедет врач, следует выполнить несколько простых рекомендаций.
- Грудничку стоит давать как можно больше жидкости.
- Детскую комнату нужно проветривать. Ребенка следует перемещать на это время в другое место.
- Свет должен быть приглушенным. Никаких резких звуков.
- Можно делать компрессы на ножки. Полотенце смачивают в воде (около 20 градусов) и прикладывают к стопам.
- Нельзя кутать ребенка.
Если у детей температура тела понижается, но незначительно (до 35 градусов) и при этом они чувствуют себя хорошо, то беспокоиться не стоит. Возможно, это индивидуальная особенность организма. Если значение становится ниже отметки 35, говорят о гипотермии. Следует обратиться к врачу. Он назначит дополнительные обследования. Потребуется консультация педиатра, эндокринолога, иммунолога.
Причины понижения температуры тела ребенка до года:
- У детей, родившихся раньше срока.
- Во время сна.
- На фоне длительного заболевания происходит ослабление защитных сил организма.
- Авитаминоз, анемия.
- Нарушение гормонального фона.
- На фоне приема жаропонижающих препаратов.
- Злокачественные образования.
- Переохлаждение.
- После тяжелых отравлений.
Если понижение связано с переохлаждением, то ребенка следует отогреть (теплое питье, теплая одежда, можно приложить грелку к ногам). Важным является закаливание и повышение иммунитета.
Признаки и течение заболевания
Благодаря характерным признакам проявления болезни её диагностика не трудна.
Скрытый (инкубационный) период скарлатины продолжается от 3 до 7 суток.
Заболевание начинается остро с нарушения самочувствия ребенка (он становится вялым, сонливым, жалуется на
выраженную головную боль и озноб). Температура тела быстро достигает высоких цифр (38-40°С, в зависимости от степени
тяжести болезни). Нередко в начальном периоде заболевания отмечаются тошнота и рвота.
В первые 10-12 часов болезни кожа чистая. В зеве яркая краснота, миндалины увеличены.
Сыпь появляется в конце первых или в начале вторых суток болезни, сначала не шее, верхней части спины и груди,
а затем быстро распространяется по всему телу.
Сыпь красного или ярко-красного цвета в виде мелких, величиной с маковое зернышко, густо расположенных точечек. Нередко отмечается кожный зуд.
Наиболее интенсивная по выраженности и количеству элементов сыпь
отмечается на коже внутренних поверхностей бедер, нижней части живота и подмышечных областей.
Особенно выраженное сгущение сыпи наблюдается в естественных складках подмышечных областей и локтевых ямок.
На лице бледными остаются лишь подбородок и кожа над верхней губой, образующие, так называемый, белый скарлатинозный треугольник. Интенсивность сыпи также более выражена при тяжелой форме заболевания, чем при легкой и среднетяжелой.
При токсической скарлатине сыпь нередко приобретает геморрагический характер.
Сыпь, как правило, достигает максимальной выраженности
на 2-3-й день болезни, а затем к концу недели постепенно угасает. На ее месте появляется шелушение кожи,
интенсивность которого соответствует выраженности элементов сыпи. Шелушение появляется вначале на шее, затем на кончиках пальцев рук и ног, на ладонях и подошвах. На туловище шелушение отрубевидное.
Шелушение заканчивается через 2-3 недели.
Следует иметь в виду, что сыпь
при скарлатине не всегда имеет типичные проявления. В отдельных случаях она носит кореподобный характер.
Иногда на шее, груди, животе экзантема сопровождается появлением мелких пузырьков, наполненных прозрачным содержимым.
Характерными признаками скарлатины являются: язык ярко-красного (малинового цвета),
резкий контраст между ярко-красными «пылающими» щеками и бледным носогубным треугольником.
Когда нужно измерять температуру?

Для этого необходимы определенные причины. Нормальная температура у грудничка в два месяцане требует ежедневного измерения — делают это сугубо по необходимости. Если показалось, что малыш слишком теплый — это оценка субъективная
Важно наличие сопутствующих симптомов заболевания:
- капризное настроение, повышенная раздражительность;
- беспокойный сон;
- блеск в глазах;
- румянец на щеках, что держится некоторое время;
- «мраморная сетка» на коже;
- апатия, отсутствие аппетита,
- холодный пот на лбу и озноб.
В некоторых случаях повышение температуры тела может сохраняться длительный период и являться своеобразной нормой для отдельно взятого ребенка. Но и в этой ситуации необходимо обратиться к врачу, пройти обследование и удостовериться, что состояние не является симптомом медленнотекущего воспаления (например, заболевания мочеполовой системы).
В ситуации, если температура поднялась выше 38°С и в течение 40 минут после приема жаропонижающего средства не упала, необходимо срочно обратиться за медицинской помощью. То же самое следует сделать, если температура упала, но через короткий промежуток времени выросла вновь. Другими симптомами, свидетельствующими о необходимости неотложной помощи, являются: судороги, закрывание глаз, отсутствие аппетита, отсутствие мочеиспускания, хронические заболевания грудничка.
Понимать, какая нормальная температура у грудничков- это необходимо, чтобы без надобности не вводить ребенку жаропонижающие лекарства и, в то же время, не упустить момент ухудшения самочувствия, когда для победы над заболеванием, крохе действительно требуется помощь.
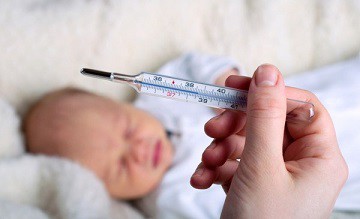
- 1 Малыш появился на свет
- 1.1 Показатели нормальной температуры у грудничка
- 1.2 Как измеряется температура младенца?
- 1.3 Причины повышения температуры
- 1.4 Признаки повышенной температуры
- 2 Показатели нормальной температуры у новорожденных детей в комнате
- 3 На заметку мамам
- 4 Видео-советы врача-неонатолога
Вы волновались, пока вынашивали малыша, а теперь он родился и волнений прибавилось. И растерянность в данном случае – это нормально.
Новоиспеченные мамочки переживают по любому пустяку, и одно из самых важных опасений вызывает температура. Этот показатель зависит от многих процессов жизнедеятельности организма.
Причины повышения температуры тела
Повышение температуры может быть вызвано целым рядом причин.
Среди них можно выделить:
Вирусное, грибковое, бактериальное заражение и поражение простейшими, в том числе заболевания простудного типа, воспалительные явления, обострение хронических болезней инфекционного характера, прохождение вакцинации, иммунодефицитный вирус (ВИЧ) и т. п.
Железодефицитная анемия, патология эндокринных желез и некоторые заболевания печени.
Развитие новообразований (опухоли).
Отравление, похмелье, абстинентный синдром.
Акклиматизация, перегрев, переутомление, стресс, травма, ожог, обморожение.
Показания к применению жаропонижающих
Жаропонижающее средство следует принимать, когда температура поднялась до 39ºС или выше. Если температура не такая высокая, но больной испытывает особый дискомфорт, ломоту в суставах, интенсивную головную или мышечную боль, то также следует прибегнуть к помощи медикаментов.
В тех случаях, когда повышение температуры до 37-38ºС переносится нормально, применять аптечные препараты не следует.
При простудных заболеваниях невысокую температуру не стоит сбивать без особой необходимости в первые дни болезни. Также не нужно принимать жаропонижающее для профилактики, к примеру, после вакцинации.
Жар может быть вызван похмельем, когда температура поднимается из-за токсичности соединений, являющихся результатом переработки этилового спирта в организме.
В такой ситуации прием лекарств приводит к еще большей его перегрузке. Лучше сосредоточиться на его очищении и восстановлении солевого баланса (пить много жидкости, употреблять сорбенты).
Нет смысла прибегать к жаропонижающему, если температура только поднимается, что сопровождается характерным ознобом.
Лучше лечь под одеяло и дождаться, пока она стабилизируется. После этого нужно ее измерить, оценить самочувствие больного, а уже после принимать решение о приеме лекарства.
Не следует пить таблетки при тошноте и позывах к рвоте. Нередко плохое самочувствие сопровождается потерей аппетита.
Но, не нужно принимать какие-либо препараты на пустой желудок. Исключением могут быть порошковые средства и шипучие таблетки, которые можно принимать независимо от степени наполненности желудка.
Температура 37,5ºС
Мнения врачей относительно того, при какой именно температуре нужно пить лекарство, расходятся. Надо принимать решение, исходя из конкретной ситуации.
Консультацией специалиста также не следует пренебрегать. Нужно помнить, что при ряде заболеваний повышение температуры является нормой, и это не должно вызывать опасений. Наоборот, беспокоиться стоит тогда, когда жар не наблюдается.
При невысокой температуре можно попробовать народные способы, которые могут облегчить болезненное состояние.
Достаточно эффективны прохладные компрессы и обертывания, обтирание водкой, спринцевание водой комнатной температуры, употребление в пищу меда, калины, брусники, клюквы, смородины, малины. Полезны также настои цветков липы, бузины, ромашки.
Однако, есть ряд случаев, когда прием жаропонижающих таблеток вполне допустим и при 37-37,5ºС.
Это:
- Бактериальные поражения.
- Проблемы с сердцем и сосудистой системой.
- Болевой синдром.
- Склонность к спазмам и судорогам.
- Эндокринные заболевания.
- Очень плохое самочувствие.
Температура 38ºС
Значение 38-38,5ºС не является критическим. Поэтому, в этом случае спонтанного приема лекарственных средств следует избегать.
Облегчить текущее состояние и ускорить выздоровление помогут известные народные приемы и соблюдение постельного режима. Помещение, где находится больной, надо часто проветривать вне зависимости от погоды.
Воздух здесь не должен быть пересушенным, что достигается за счет влажной уборки и размещения в комнате емкостей с водой. Пациенту нужно давать теплое питье в большом количестве (травяные настои, фреши, ягодные морсы, минеральная вода).
Такие напитки насыщают организм полезными соединениями и предотвращают обезвоживание. Еще они способствуют выведению токсинов, которые выделяются патогенными возбудителями. А ведь именно эти соединения вызывают значительное ухудшение состояния больного. С этой же целью рекомендуется принимать сорбенты.
Если же необходимо быстро снизить температуру, то можно принять жаропонижающие препараты, такие как парацетамол, аспирин, цитрамон, нурофен, ибупрофен, коксиб, индометацин, фенилбутазон. Они дают также и обезболивающий эффект.