Тест после эко
Содержание:
- О переносе эмбрионов
- Подготовка к процедуре ЭКО
- Что делать после ЭКО?
- Признаки беременности и тест при ЭКО
- ЭКО. Тест на беременность
- Тест не показывает наличие беременности после ЭКО
- Рецептивность эндометрия и имплантационное окно
- Сколько раз можно делать ЭКО?
- Положительный результат после экстракорпорального оплодотворения
- В каких случаях проводится ЭКО?
- Выделения после ЭКО
- Общие сведения
- Последствия ЭКО во время беременности
- Как проходит процедура ЭКО
- Заключение
О переносе эмбрионов
Итак, уже пройден подготовительный этап, выбраны и оплодотворены наиболее качественные яйцеклетки, каждому зародышу уже несколько суток. Наконец, наступает наиболее волнительный и ответственный момент переноса эмбрионов. Врач, убедившись, что организм будущей матери готов принять новую жизнь, при помощи специального катетера вводит два-три эмбриона в полость матки. При этом, вопреки весьма распространенному мнению, процесс имплантации зародышей не сразу происходит: пройдет около двух недель, прежде чем уверенно можно будет говорить о том, что наступила долгожданная беременность, или что в этот раз попытка не имела успеха.
Врачи утверждают, что никаких особых признаков беременности после переноса эмбрионов женщина ощущать не должна. Но при этом у некоторых представительниц прекрасного пола в первые двое суток после процедуры подсадки эмбрионов отмечаются тянущие боли в полости живота. Другие пациентки говорят о некоторых кровянистых выделениях. Когда кровотечение происходит на шестой-двенадцатый день после переноса эмбрионов, тогда, вероятнее всего, это не что иное, так называемое имплантационное кровотечение. Обычно это скудные выделения розовой окраски, которые продолжаются всего несколько часов и говорят о том, что оплодотворенная яйцеклетка смогла успешно внедриться в полость матки. В это время наряду с кровотечением пациентка может ощущать тяжесть в зоне над лобком, дискомфорт и некоторую слабость.
Еще одной причиной появления выделений после подсадки эмбрионов, которые обычно принимают за менструацию, является дисбаланс гормонов в женском организме. Процедура экстракорпорального оплодотворения подразумевает обязательное проведение гормональной поддержки после процедуры подсадки эмбрионов: нужный уровень прогестерона и эстрадиола достигается благодаря приему специальных препаратов. Когда баланс этих чрезвычайно важных гормонов нарушается, могут возникнуть мажущие выделения, а, следовательно, необходимо срочно откорректировать дозировку лекарственных препаратов.
Важно! Фактически во всех случаях сильные выделения крови после процедуры подсадки эмбрионов выступают основным признаком отторжения плодного яйца. В данной ситуации необходимо срочно обратиться к своему врачу-гинекологу, а зачастую требуется даже госпитализация – достаточно часто только наступившую беременность получается сохранить
Подготовка к процедуре ЭКО
- Отказаться от вредных привычек. Курение, употребление алкоголя и психоактивных препаратов негативно влияет на весь организм. В том числе на репродуктивную систему. В сигаретах, спиртных напитках, наркотиках содержится целый комплекс веществ, вызывающих клеточные мутации, интоксикацию и иные негативные последствия для здоровья. Даже в небольших дозах они способны нанести вред репродуктивной системе и снизить вероятность успешного зачатия. Более того, у женщин вредные привычки вызывают патологии, которые даже после наступления беременности провоцируют аномалии плода или делают невозможным вынашивание и рождение ребенка.
- Проверить вес тела. Недостаточная или избыточная масса нарушают нормальную работу как мужской, так и женской репродуктивной системы, отрицательно сказываются на качестве половых клеток. Для успешного оплодотворения необходимо контролировать индекс массы тела. Высчитать его можно, разделив вес (в кг) на квадрат роста (в м2) – допустимый интервал составляет 19-30 кг/м2. При выходе за пределы этих значений ЭКО лучше перенести до тех пор, пока индекс массы тела не вернется к нормальным значениям. Также необходимо пройти медобследование, чтобы выявить возможные эндокринные, психические и другие патологии, спровоцировавшие проблемы с весом.
- Придерживаться принципов здорового питания. Для успешного зачатия оба родителя должны получать весь комплекс питательных веществ – белки, жиры, витамины, углеводы, жирные кислоты и т. д. Поэтому перед ЭКО противопоказано соблюдение строгих и монодиет, употребление продуктов с большим количеством пищевых добавок, заменителей, растительных трансжиров. Рекомендуется включить в рацион свежие овощи и фрукты, морскую рыбу, запеченное или приготовленное на пару нежирное мясо (курицу, говядину), кисломолочные продукты.
- Принимать витаминно-минеральные комплексы. В период беременности и вынашивания плода женскому организму необходимы такие витамины, как В6 и В12, фолиевая кислота – без них возрастает вероятность развития детских патологий у плода. Также полезно увеличить потребление кальция, цинка, магния, фосфора, железа и других минералов. Точную дозировку должен назначить врач-диетолог, так как гипервитаминоз также может быть опасен для матери и ее ребенка, как и недостаток биологически-активных веществ.
- Вести активный образ жизни. Обоим будущим родителям рекомендуется увеличить физическую активность – это укрепляет организм и помогает справиться со стрессом. Однако, для женщины в период проведения ЭКО противопоказаны большие нагрузки, поэтому лучше выполнять легкие упражнения по 30-40 минут в день 3-4 раза в неделю. Хорошо подойдет легкий бег, пилатес, йога или простая прогулка на свежем воздухе.
- Сделать прививки. Некоторые бактериальные и вирусные инфекции (герпес, грипп, краснуха и т. д.) в пренатальный период способны вызвать генетические отклонения у плода. Перед ЭКО женщине необходимо пройти обследования на эти заболевания и, при отсутствии иммунитета к ним, сделать прививки. Также, при наличии хронических заболеваний, рекомендуется проконсультироваться с врачом, чтобы он скорректировал курс лечения и предложил наиболее оптимальный протокол ЭКО с учетом всех рисков для матери и ребенка.
- Ограничить сексуальную активность. Подготовка к ЭКО не оказывает значительного влияния на половую жизнь будущих родителей. Однако, им обоим стоит отказаться от всякой сексуальной активности за 3-4 дня до пункции фолликулов и в течение 7 дней после экстракорпорального оплодотворения. Это необходимо для получения достаточного количества спермы у мужчин и повышения вероятности успешного закрепления эмбриона в матке.
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.
Что делать после ЭКО?
Перенос эмбрионов в матку при ЭКО завершает эту процедуру, но для будущей матери начинается 9-месячный период вынашивания ребенка. Многие женщины опасаются, что после экстракорпорального оплодотворения необходимо в корне изменить свой образ жизни, отказаться от любой физической активности, обеспечить себе полный покой. Это не так – хотя некоторые аспекты действительно придется скорректировать, но какого-либо кардинального влияния данная процедура на повседневную деятельность не оказывает.
Женщинам, прошедшим процедуру экстракорпорального оплодотворения, нужно соблюдать следующие рекомендации:
Избегать стресса
После ЭКО важно максимально оградить себя от эмоциональных нагрузок. Сильный стресс может повысить тонус матки, из-за чего увеличивается риск отторжения эмбриона
Для устранения нервозности можно принимать успокаивающие препараты (глицин, валериану), также необходимо регулярно посещать гинеколога, чтобы отслеживать состояние беременности. Если профессиональная деятельность связана с высокой стрессовой нагрузкой, стоит скорректировать ее (например, перевестись в другой отдел) или взять декретный отпуск.
Исключить тяжелые физические нагрузки. Заниматься спортом в период лечения ЭКО и после этой процедуры можно, но с ограничениями. Противопоказаны подъем тяжестей, интенсивные тренировки в спортзале, нежелательна езда на велосипеде. Допускается легкий бег, ходьба, плавание. В то же время нужно поддерживать хотя бы минимальную физическую активность, чтобы обеспечить нормальный кровоток в органах малого таза – это повысит шанс на успешную имплантацию и развитие эмбриона.
Исключить перегрев и переохлаждение. Будущей матери противопоказан прием горячих ванн, поход в бани и сауны. Для соблюдения личной гигиены допускается теплый или горячий душ. Также необходимо защитить себя от переохлаждения в холодный сезон, исключить купание в проруби, в прохладных водоемах и бассейнах.
Скорректировать рацион. Важное значение для успешного наступления беременности после ЭКО имеет питание. Рацион необходимо изменить так, чтобы он не провоцировал расстройство пищеварения – в частности, исключить острые, жареные и копченые блюда, ограничить употребление бобовых, мяса и других продуктов, содержащих белки, есть побольше свежих овощей и фруктов с высоким содержанием клетчатки, кисломолочной продукции. При возникновении запоров, боли в животе, метеоризма стоит проконсультироваться с диетологом.
Ограничить сексуальную активность. В течение первого месяца после пересадки эмбрионов будущей матери необходимо полностью отказаться от половой жизни. Это поможет исключить нагрузки на органы репродуктивной системы и позволит зародышу лучше прижиться в матке. Однако, после этого сексуальная активность допускается с теми же ограничениями, что и при обычной беременности.
После прохождения ЭКО женщине необходимо регулярно посещать гинеколога для обследований и проведения поддерживающей гормональной терапии. При появлении таких симптомов, как кровотечение, боли в животе, тошноты, рвоты, нужно срочно обратиться в клинику.
Признаки беременности и тест при ЭКО
Многие женщины пытаются уловить малейшие изменения организма после пересадки эмбрионов и определить ранние признаки беременности перед выполнением теста после ЭКО:
- Часто пациентки отмечают набухание молочных желез и болевые ощущения в них перед выполнением теста после ЭКО;
- Тошнота, рвота, слабость, усиленное обоняние – эти признаки также могут появляться перед проведением теста на беременность после ЭКО. Стоит отметить. Что подобные симптомы могут быть ярче выражены, чем при естественной беременности, так как женщине назначают гормональные препараты;
- Повышение базальной температуры – ранний признак беременности перед тестом после ЭКО. Это возникает в результате изменения гормонального фона, базальная температура измеряется в одно и то же время в горизонтальном положении по утрам;
- Дискомфорт внизу живота, болезненность в области поясницы, ощущение «пузырьков» — это также могут быть симптомы беременности, появляющиеся перед тестом при ЭКО. Это состояние вызвано усилением кровенаполнения половых органов и увеличением размеров матки;
- Изменение характера влагалищных выделений – это симптом часто указывает на беременность даже перед выполнением теста при ЭКО. Явление связано с увеличением кровоснабжения тканей матки, при этом выделения прозрачные или белые, но без запаха. Стоит отметить, что подобная среда благоприятна для развития микроорганизмов, поэтому у ситуации необходимо сообщить лечащему врачу;
- Отсутствие менструации – характерный признак беременности, который появляется перед тестом при ЭКО. Но на достоверность данных можно полагаться при условии регулярности менструального цикла.
Все эти признаки косвенно указывают на наступление беременности после процедуры, достоверный результат может показать только тест при ЭКО, выполненный в положенный срок, особенно определение уровня ХГЧ в крови пациентки.
ЭКО. Тест на беременность
Экстракорпоральному оплодотворению предшествует тщательная подготовка. Мужчина и женщина, решившие принять помощь репродуктологов, проходят обследование для того чтобы выяснить, нет ли у них противопоказаний к экстракорпоральному оплодотворению. Затем врачи приступают к стимуляции суперовуляции. Женщине назначают гормональные препараты, которые стимулируют рост доминантного фолликула. За его созреванием следят при помощи ультразвукового исследования.
Как только фолликул достигнет необходимого размера, приступают к забору яйцеклетки. Женщине дают кратковременный наркоз и специальной иглой выполняют пункцию, забирают фолликулярную жидкость. Её помещают на чашку Петри с питательной жидкостью. В это время мужчина путём мастурбации сдаёт семенную жидкость, которую подвергают специальной обработке и смешивают с ооцитами. После их слияния образуется зигота, которую помещают в термостат, где происходит размножение клеток путём их деления. Эмбриолог контролирует этот процесс.
На третий или пятый день приступают к переносу эмбриона. Ему предшествует генетический скрининг и отбор наиболее жизнеспособных эмбрионов. Перенос осуществляют при помощи специального катетера, без применения обезболивания, поскольку эта процедура не вызывает неприятных ощущений.
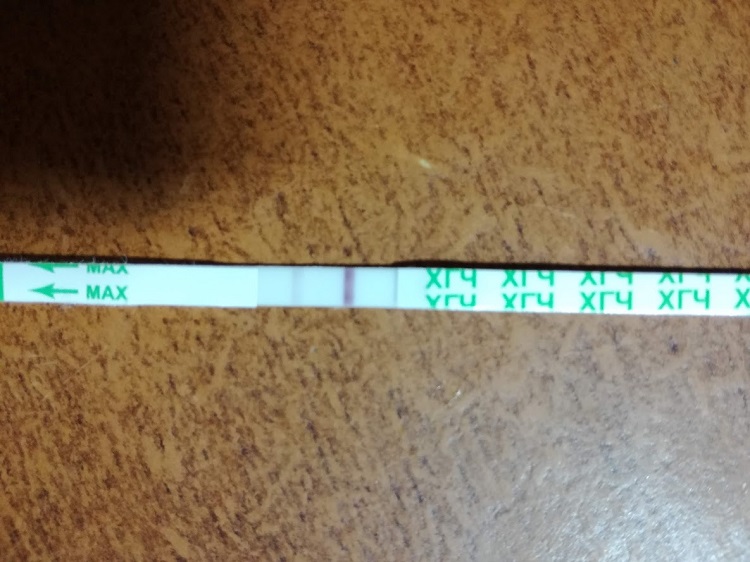
Затем женщина с нетерпением ожидает, произошла ли имплантация. О наступившей беременности можно судить по результатам ЭКО теста, определению уровня хорионического эмбриона в крови женщины или данным ультразвукового исследования. Тест после ЭКО будущая мама может выполнить самостоятельно.
Тест не показывает наличие беременности после ЭКО
К сожалению, не всегда тест на беременность после ЭКО бывает положительным. Не более чем в тридцати процентах случаев первая попытка искусственного оплодотворения завершается успешно наступившей беременностью. Поэтому, если после ЭКО тест отрицательный, не стоит отчаиваться: только упорным трудом можно добиться результата.
Первый отрицательный результат теста на беременность после ЭКО надо научиться принимать как должное, к этому всегда надо быть психологически готовым. Если репродуктолог оставил замороженные эмбрионы, то очередная попытка забеременеть пройдёт значительно легче и шансов дождаться положительного результата намного больше.
Если у вас возникли проблемы с зачатием, обращайтесь за помощью специалистов репродуктивных центров. Они сделают всё возможное, чтобы вы смогли ощутить радость материнства. При необходимости вам предложат выполнить ЭКО.
Бесплатный прием репродуктолога
по 30 апреля 2021Осталось дней: 9
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Другие статьи
Программы ЭКО в регионах
Читать статью
Внимание! Важная информация о работе клиники
Уважаемые пациенты! Забота о вашем здоровье и безопасности – наш долг. «Центр ЭКО» предпринимает все необходимые меры для вашей защиты, в соответствии с рекомендациями Министерства Здравоохранения и Роспотребнадзора по предотвращению распространения вирусной инфекции.
Читать статью
Рецептивность эндометрия и имплантационное окно
Одной из главных причин невысокой эффективности программ ВРТ являются различные хромосомные нарушения, которые могут быть обнаружены в клетках эмбриона в результате проведения преимплантационной генетической диагностики. Перенос генетически проверенных эмбрионов значительно увеличивает результативность программ ВРТ, особенно в случае женщин старшего репродуктивного возраста. Однако в некоторых случаях перенос даже генетически полноценных эмбрионов не приводит к имплантации и наступлению беременности.
Успешная имплантация зависит не только от «качества» самого эмбриона, но и состояния зрелости эндометрия (уровня рецептивности), то есть готовности слизистой оболочки матки принять развивающийся эмбрион. Период максимальной зрелости эндометрия принято называть «имплантационным окном». У большинства женщин это 19-21 день менструального цикла. Однако в некоторых случаях по причине естественных особенностей женского организма или под влиянием гормональной стимуляции период «имплантационного окна» может смещаться на более ранний или более поздний сроки. Незрелость эндометрия считается одной из основных причин, влияющих на эффективность программ ВРТ, наряду с хромосомными нарушениями в клетках эмбриона. Примерно у 25% женщин, сталкивающихся с проблемой нарушения имплантации эмбрионов в рамках программ ВРТ, исследования показывают смещение периода «имплантационного окна».
Таким образом, знание о состоянии зрелости эндометрия является важным критерием при выборе времени переноса эмбриона и помогает определить этот момент для каждой женщины, сталкивающейся с проблемой нарушения имплантации, в индивидуальном порядке (personalised embryo transfer (pET). Синхронизировать развитие эмбриона и время переноса, если диагностировано смещение «имплантационного окна», позволяет возможность витрификации (криоконсервации) эмбрионов.
Personalised embryo transfer (pET) – перенос эмбрионов с учетом индивидуальных особенностей организма каждой женщины, влияющих на состояние зрелости эндометрия и период «имплантационного окна», его возможное смещение на более ранний или более поздний сроки.
Сколько раз можно делать ЭКО?
Российское законодательство не подразумевает ограничений на общее количество попыток ЭКО. Иными словами, женщина вправе пытаться пройти процедуру столько раз, сколько потребуется для рождения здорового малыша. Однако, есть определенные медицинские ограничения:
- Если оплодотворение не удается в течение нескольких попыток, врач может попытаться изменить стратегию лечения, применить дополнительные репродуктивные технологии или использовать генетический материал здорового донора. Если это также не дало нужного результата, может быть диагностировано абсолютное бесплодие, которое, к сожалению, на данный момент является неизлечимым.
- Между попытками ЭКО необходимо делать перерыв – обычно в 3-4 месяца. Это необходимо для того, чтобы гормональный фон женщины восстановился после стимуляции яичников и поддерживающей терапии. Если попытки проводить подряд, то велик риск возникновения у пациентки синдрома гиперстимуляции яичников, который в тяжелой форме способен привести к смерти.
- Если в ходе подготовки и проведения процедуры один или оба половых партнера заболевают инфекцией, проводимое лечение ЭКО прерывается и откладывается до их выздоровления. Это необходимо для уменьшения риска осложнений беременности появления у ребенка врожденных патологий, спровоцированных инфекционными агентами.
В репродуктивной клинике также могут полностью отказать семейной паре в проведении ЭКО, если после оценки состояния обоих родителей будет очевидно, что процедура не сможет помочь им преодолеть бесплодие или в процессе лечения их здоровью будет нанесен большой ущерб. Именно поэтому перед процедурой оба родителя должны пройти комплексное всестороннее обследование.
Положительный результат после экстракорпорального оплодотворения
Результаты после ЭКО, полученные женщиной из лаборатории, могут рассказать врачу, как именно проходит начало беременности. Врач после получения анализа может назначить гормональную поддерживающую терапию, помогающую плаценте быстрее развиваться. Этот же анализ может указать на развитие внематочной беременности. Обычно это происходит при показателях ниже среднего.
Часто женщины используют тесты для беременных еще до сдачи анализа крови после ЭКО. Положительные результаты в первую неделю могут не появиться даже при условии наступления беременности. Если результат оказался нулевым, не стоит расстраиваться раньше времени. Уровень ХГЧ в крови в 1,5-2 раза выше, чем в моче. И анализ с тест – полоской может стать ошибочным.
Чтобы результаты после ЭКО радовали, нужно соблюдать первые две недели рекомендации врача. Не надо подвергать себя стрессу и излишним физическим нагрузкам, сидеть у компьютера, делать шопинг. Чтобы женщина смогла забеременеть после искусственного оплодотворения, нужно создать условия, чтобы эмбрионы прикрепились к стенке матки. Помехой этому могут быть любые нагрузки, на первый взгляд незначительные, но от этого не менее вредные. Надо помнить, что некоторые женщины при наступлении естественной беременности в первые недели задержки изгоняли плодное яйцо в парной, горячей ванне, поднимая тяжести, работая на огороде. Работа за компьютером часто провоцирует самопроизвольные аборты на ранних сроках. Тряская дорога – любимое средство некоторых барышень от нежеланной беременности во времена лошадей и повозок. Современные дороги иногда тоже могут навредить оплодотворенной яйцеклетке, которая пытается закрепиться в матке.
Положительный результат после ЭКО позволяет женщине узнать, что у нее появилась возможность родить малыша и стать матерью. Также результат ХГЧ после ЭКО говорит и об ответственности женщины, которая носит в себе новую жизнь.
Бесплатный прием репродуктолога
по 30 апреля 2021Осталось дней: 9
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Другие статьи
Программы ЭКО в регионах
Читать статью
Внимание! Важная информация о работе клиники
Уважаемые пациенты! Забота о вашем здоровье и безопасности – наш долг. «Центр ЭКО» предпринимает все необходимые меры для вашей защиты, в соответствии с рекомендациями Министерства Здравоохранения и Роспотребнадзора по предотвращению распространения вирусной инфекции.
Читать статью
В каких случаях проводится ЭКО?
Экстракорпоральное оплодотворение назначается при диагностировании у одного или обоих родителей бесплодия. Под этим термином подразумевается неспособность семейной пары зачать естественным образом в течении 12 месяцев при ведении активной половой жизни без использования средств контрацепции. Заболевания, провоцирующие бесплодие, можно разделить на несколько категорий:
- Анатомические аномалии — врожденные или приобретенные (вследствие травм, воспалительных заболеваний, хирургического вмешательства) нарушения строения половых органов, такие как непроходимость или отсутствие маточных труб у женщин и семенных канальцев у мужчин, рубцы и спайки в матке;
- Эндокринные (гормональные) патологии — нарушения выработки гормонов, развивающиеся из-за заболеваний яичников у женщин или семенных желез у мужчин, щитовидной железы, надпочечников, а также других органов, не выполняющих секреторную функцию (печени, почек, ЖКТ и т. д.);
- Психические нарушения – сильные эмоциональные переживания, депрессия, шизофрения и другие психопатологии могут вызвать нарушения гормонального фона, провоцировать отторжение эмбрионов;
- Эндометриоз – аномальное разрастание эндометрия (слоя, выстилающего поверхность матки) и связанные с ним спаечные процессы;
- Иммунные аномалии – патологии, вызываемые реакцией женского организма на мужскую сперму, аутоиммунные заболевания мужчины, при котором собственная защитная система стерилизует сперму и т. д.;
- Сексуальные расстройства – патологии, затрудняющие или делающие невозможным естественный половой акт или зачатие, такие как эректильная дисфункция у мужчин, отсутствие или недостаточное качество спермы у мужчин, вагинизм, фригидность у женщин;
- Инфекционные заболевания – вирусы, грибки, бактерии, кишечные паразиты способны нарушить работу половых органов, вызвать общие заболевания (воспалительные, эндокринные и т. д.), затрудняющие зачатие или наступление беременности, спровоцировать слишком резкий иммунный ответ женского организма;
- Генетические нарушения – некоторые хромосомные патологии сопровождаются невозможностью зачать или выносить здорового ребенка, например синдромы Мартина-Белла, Калмана, Нунан, мускрвисцидоз и т. д.;
- Обменные нарушения – такие заболевания, как сахарный диабет, анемия, ожирение и т. д. тесно связаны с гормональными сбоями и потому являются дополнительным фактором, мешающим наступлению беременности.
Помимо этого, в медицинской практике имеются случаи психологического бесплодия. Оно развивается вследствие осознанного или неосознанного нежелания женщины беременеть, вызываемого страхом перед потерей привлекательности, болью, сопровождающей процесс вынашивания и родов и т. д. Психологическая реакция в этом случае способна вызвать физиологические последствия, мешающие зачатию – например, изменение гормонального фона, сбой в обмене веществ и т. д.
На практике бесплодие может быть спровоцировано как одной причиной, так и комплексом указанных факторов. Неспособность к нормальному зачатию выявляется как одного из родителей, так и у обоих сразу. Поэтому для определения точной причины бесплодия каждый из них проходит диагностику.
Еще одной причиной для проведения экстракорпорального оплодотворения, является отсутствие женщины постоянного полового партнера или супруга. Это может обуславливается психологическими, ценностными установки будущей матери, ее социальным положением и другими факторами. При этом физиологически она может быть абсолютно здорова физиологически. Другой, менее распространенной в нашей стране, ситуацией является желание однополой пары завести ребенка. В этом случае генетический материал для получения эмбрионов может быть взят от обоих родителей.
Выделения после ЭКО
Выделения из влагалища после ЭКО – естественный процесс, обусловленный изменениями в гормональном фоне. По количеству и характеру отделяемого можно косвенно судить об особенностях течения беременности на ранних сроках. Увеличение вязкости и количества влагалищного секрета может быть связано с приемом женщиной гормональных средств и искусственным поддержанием в репродуктивных органах необходимого уровня кислотности.
На 9 день после переноса эмбриона выделения
могут быть такими:
- коричневые (кремовые, бледно-розовые, бежевые);
- повышенная вязкость;
- скудные по объему;
- не имеющие запаха.
Одновременно при появлении данного симптома у женщин могут проявляться и другие признаки беременности. У многих пациенток на 9 день после переноса эмбрионов болит живот, возникает головокружение и тошнота.
Патологический вагинальный секрет после ЭКО
Причиной появления отдельных типов влагалищных выделений могут быть не физиологические, а патологические факторы. К основным признакам нефизиологических изменений в организме можно отнести:
- выделение вязкого секрета желто-зеленого цвета;
- дискомфорт в гениталиях (зуд, жжение);
- прожилки крови в секрете на 9 день после ЭКО;
- творожистые выделения с неприятным запахом.
Появление желто-зеленой слизи связано с развитием внутри репродуктивных органов инфекции. В случае появления данного симптома необходимо обратиться за помощью к специалисту. Несвоевременное реагирование на проблему может стать причиной замирания беременности или ее патологического течения.
Наиболее опасными считаются ярко-красный или коричневый вагинальный секрет с 14-го дня после переноса бластоцисты. Причиной возникновения симптома могут стать:
- отторжение эмбриона;
- замирание плода;
- недостаточная гормональная поддержка.
Если скудное количество секрета с незначительными примесями крови появляется до 12-14 дня после переноса эмбриона, беспокоиться не о чем. В большинстве случаев это свидетельствует об имплантационном кровотечении, которое не угрожает жизни матери или плода.
Общие сведения
Хорионический гонадотропин человека (сокращенно ХГЧ, ХГТ, HCG в английском языке, ХГЛ в украинском языке) – это гормон, который при нормальном состоянии организма вырабатывается исключительно во время беременности. Гормон ХГЧ вырабатывается после зачатия – он синтезируется оплодотворенной яйцеклеткой, а после того, как формируется трофобласт (это предшественник плаценты), этот гормон продуцируется его тканями. Именно поэтому уровень ХГЧ определяется только после зачатия.
Хорионический гонадотропин состоит из двух разных субъединиц – альфа и бета. При этом альфа идентична с субъединицами альфа гормонов гипофиза. Когда речь идет, о ХГЧ — что это такое, рассматривается его В-субъединица
Важно понимать, рассматривая, что такое бета ХГЧ, что это уникальная субъединица, поэтому ее нельзя спутать с другими гормонами. Говоря об исследовании на хорионический гонадотропин человека, подразумеваем, что разница между ХГЧ и бета-ХГЧ отсутствует
Что такое ХГЧ при беременности? Его определение и расшифровка – это очень важный этап диагностики ряда патологий как плода, так и женщины. При некоторых состояниях, которые будут описаны в этой статье, значения ХГЧ либо сильно понижены, либо увеличены. Рассматривая, что это за анализ, нужно учесть, что при небольших отклонениях от нормы диагностической ценности это исследование не имеет. Поэтому некоторые заболевания и состояния будущей мамы (перенашивание беременности, инфицирование внутриутробное, хроническая фетоплацентарная недостаточность) определяют посредством других методов.
После того, как были получены результаты ХГЧ, расшифровка их проводится в динамике, так как у каждой женщины уровень ХГЧ при беременности меняется по-своему. Следовательно, по одному результату нельзя судить о ситуации в целом.
Важно, чтобы полученный результат анализа ХГЧ на беременность обязательно рассматривал квалифицированный специалист. Ведь расшифровка теста ХГЧ очень важна, так как позволяет скорректировать некоторые проблемы развития плода
Так как свободная бета субъединица гонадотропина является уникальной, тест, где определяется норма ХГЧ при беременности, также называют бета-ХГЧ. Норма – если при беременности HCGb в крови появляется спустя несколько дней после зачатия. Но, тем не менее, если, например, ХГЧ 8, что это значит, после первого анализа определенно сказать нельзя. Для подтверждения беременности понадобится повторный анализ. В целом норма fb-HCG – очень важный показатель развития плода.
Сдавая ХГЧ в «Инвитро», «Гемотест» «Хеликс» и в других клиниках, женщине нужно понимать, что это за показатель, когда покажет беременность такой тест и др. Об этом пойдет речь в статье ниже.
Последствия ЭКО во время беременности
Закрепление эмбриона в матке и наступление беременности — прекрасная новость для будущей мамы. Однако не сразу (и не всегда) могут появиться осложнения.
Чем отличается беременность после ЭКО
Как правило, в матку подсаживают несколько оплодотворенных яйцеклеток (до трех штук), и, если все они приживаются, наступает многоплодная беременность. В этом случае нагрузка на организм увеличивается в разы, сильно страдает позвоночник, велик риск наступления преждевременных родов. Чем больше детишек в животе у мамы, тем меньше они весят и тем больше подвержены разным внутриутробным заболеваниям. Чтобы не допустить серьезных осложнений, врачи предлагают провести редукцию — процедуру, при которой удаляют один или несколько эмбрионов. Принять подобное решение родителям довольно трудно, но иногда оно является неизбежным.
При ЭКО может наступить внематочная беременность, сопровождающаяся разрывом трубы. При этом на УЗИ врач не находит плод в полости матки, а женщина чувствует сильные боли внизу живота, теряет сознание, открывается кровотечение. Разрыв трубы — прямая угроза жизни, здесь требуется неотложная помощь.
Некоторые гинекологи считают, что у детей, рожденных в результате ЭКО, вероятность аномалий в развитии выше, чем у малышей, появившихся на свет естественным путем. Есть и противники данной теории, которые связывают патологии с другими вредоносными факторами. С другой стороны, статистика показывает, что, например, случаев синдрома Дауна или синдрома Патау у ЭКО-детей не больше, чем у малышей, родившихся в результате обычного оплодотворения.
Как проходит процедура ЭКО
Процедура включает в себя семь этапов. Первый этап ЭКО – обследование. Оно обязательно для обоих партнеров. По результатам врач порекомендует протокол проведения процедуры ЭКО.
Индукция овуляции
Если по данным обследования не обнаружено противопоказаний, уже с начала следующего менструального цикла женщине проводится индукция овуляции. Это необходимо для того, чтобы получить несколько яйцеклеток. В норме, при обычном менструальном цикле в яичнике созревает один фолликул с одной яйцеклеткой. Гормональная стимуляция позволит спровоцировать рост сразу нескольких фолликулов и получить запас яйцеклеток. Это нужно для страховки: во-первых, не все яйцеклетки способны к оплодотворению, а во-вторых, даже успешное оплодотворение не гарантирует нормального развития эмбриона.
Длительность созревания фолликулов будет определяться схемой стимуляции, которую рекомендовал репродуктолог для осуществления процедуры ЭКО.
Получение яйцеклеток для ЭКО
Это инвазивная процедура. Она проводится в условиях операционной под&
внутривенной анестезией. Саму анестезию принято называть медикаментозным сном, она абсолютно безвредна для здоровья пациента и длится в среднем 10–15 минут. Репродуктолог пунктирует яичник с помощью специальной тонкой иглы, которую вводят через верхнюю стенку влагалища. Для того чтобы визуализировать фолликулы, используется контроль с помощью трансвагинального УЗИ. На какой день цикла проводить пункцию фолликулов, определяется выбранной схемой протокола ЭКО. В коротком протоколе это примерно 12–14 день менструального цикла. За 34–36 часов до пункции женщине назначается инъекция тригера, по истечении этого времени все созревшие яйцеклетки должны быть аспирированы и переданы на очистку в эмбриологию.
Получение и обработка спермы
В тот же день, когда проводят получение яйцеклеток, производят и забор спермы у партнера пациентки. Обычно ее получают при помощи мастурбации, но при определенных урологических заболеваниях может понадобиться пункция яичка. Полученный материал подвергается обработке, при которой сперматозоиды отделяют от семенной жидкости.
Экстракорпоральное оплодотворение
При классическом протоколе процедуры ЭКО оплодотворение производится естественным образом: ооциты и сперматозоиды смешиваются в пробирке и помещаются в питательную среду. При мужском бесплодии требуется дополнительное вмешательство — выбор сперматозоида и его инъекция в яйцеклетку (ИКСИ, ИМСИ/ИПСИ, НАСУМ). При классической процедуре ЭКО оплодотворение наступает в течение 16–18 часов, при этом образуется зигота.
Культивирование эмбрионов
Если все в порядке, то зигота начинает делиться и уже на пятые сутки достигает стадии развития под названием бластоциста. На этом этапе проводится предимплантационная генетическая диагностика (ПГД), которая позволяет определить наследственные заболевания и генетические поломки, возникшие при дроблении. Для ПГД необходима всего одна клетка, поэтому исследование не несет вреда для эмбриона.
Перенос эмбриона
День переноса определяется репродуктологом. В настоящее время рекомендуют осуществлять подсадку не более двух эмбрионов, чтобы избежать осложнений, связанных с многоплодной беременностью. В идеале подсаживают один. Вероятность наступления беременности после процедуры ЭКО зависит не от количества подсаженных эмбрионов, а от их качества.
После подсадки женщине назначают ряд медикаментов, которые способствуют поддержанию беременности. Через 14 дней проводится тест на беременность, а на 21-й день – УЗИ.